概述
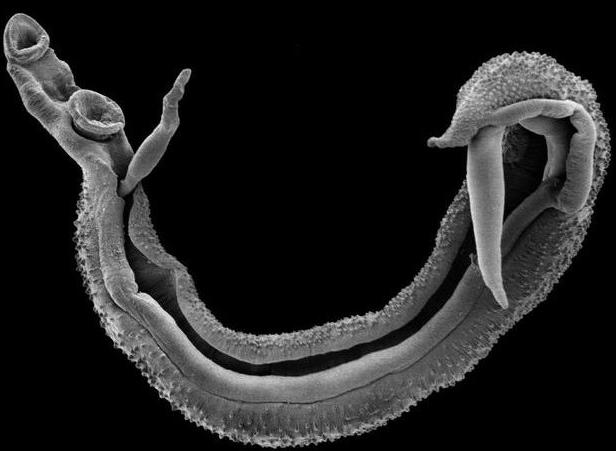
血吸蟲寄生于多數脊椎動物,寄生人體的有10種︰埃及裂體吸蟲(Schistosomahaematobium,即埃及血吸蟲)生活在膀胱靜脈内,主要分布于非洲、南歐和中東。卵穿過靜脈壁進入膀胱,随尿排出。幼蟲在中間宿主螺類(主要為Bulinus屬和Physopsis屬)體内發育。成熟幼蟲通過皮膚或口進入終宿主人體内。曼森氏裂體吸蟲(S.mansoni,即曼氏血吸蟲)在大、小腸靜脈中,主要分布于非洲和南美洲北部。卵随糞便排出。幼蟲進入螺體,再通過皮膚回到終宿主人體内。
日本裂體吸蟲(S.japonicum,即日本血吸蟲)主要見于中國大陸、日本、台灣、東印度群島和菲律賓,除人外,還侵襲其他脊椎動物,如家畜和大鼠等。中間宿主是釘螺屬(Oncomelania)軟體動物。成蟲在腸系膜靜脈中,有些卵随血流進入各器官,引起各種症狀,如肝腫大。嚴重時造成宿主死亡。在非洲和東亞有數百萬人得血吸蟲病。此外,還有間插血吸蟲,湄公血吸蟲和馬來血吸蟲,分别分布在中部非洲的10個國家,湄公河流域和馬來西亞,相對緻病較輕。
寄生于人體的血吸蟲在形态、生理和生活史等方面,有許多不同于其它人體寄生吸蟲,如血吸蟲系雌雄異體;成蟲在腸系膜靜脈或膀胱靜脈叢寄生,蟲卵從糞或尿中排出,因蟲種而異;尾蚴的尾部分叉,在水中經皮膚侵入宿主;生活史中無雷蚴和囊蚴階段。茲以日本血吸蟲為例,作較詳細叙述,并扼要介紹曼氏血吸蟲和埃及血吸蟲。
血吸蟲,古代文獻稱“蠱”或“水蠱”,多因皮膚接觸了有血吸蟲幼蟲的疫水而感染。隋·巢元方等《諸病源候論·水蠱候》雲:“此由水毒氣結聚于内,令腹漸大……名水蠱也。”感染後,初期可見發熱惡寒、咳嗽、胸痛等;日久則以脅下症塊,臌脹腹水等為特征,後果較嚴重。
分布
血吸蟲分布于亞洲、非洲及拉丁美洲的76個國家和地區,估計有5~6億人口受威脅,患病人數達2億(1990)。我國僅有日本血吸蟲即我們通常所說的血吸蟲。從湖北江陵西漢古屍體内檢獲的血吸蟲卵事實,表明血吸蟲病在我國的存在至少已有2100多年的曆史。全球76個國家和地區有血吸蟲病流行。其中,日本血吸蟲分布在亞洲的中國、日本、菲律賓和印度尼西亞,這種血吸蟲是日本人在日本首先發現的,故定名為日本血吸蟲,埃及血吸蟲分布在非洲及西亞地區,曼氏血吸蟲分布在中南美洲中東和非洲。中國隻流行日本血吸蟲病,簡稱血吸蟲病。全世界有74個國家和地區流行血吸蟲病,流行區人口達6億,有2億人受感染,每年死于本病者達百萬之多。
我國流行的隻是日本血吸蟲(簡稱血吸蟲病)。血吸蟲病是危害人民身體健康最重要的寄生蟲病。解放初期統計,全國約一千萬餘患者,一億人口受到感染威脅,有螺面積近128億平方米,13個省、市、自治區有本病分布。嚴重流行區,患病者相繼死亡,人煙稀少,十室九空,田園荒蕪,造成了“千村薜荔人遺矢萬戶蕭疏鬼唱歌”的悲慘景象。
解放後對血吸蟲病進行了大規模的群衆性防治工作,取得了很大成績,至70年代末期,患病人數已降至250萬,晚期病人已很少見到。滅螺面積達90多億平方米,占有螺面積80%以上,防治科研有不少創新。廣大血吸蟲病流行區面貌發生了根本變化。但要達到徹底消滅血吸蟲病的目的,還需要作長期艱苦的努力和更多人們的努力。
病原
日本血吸蟲寄生于人和哺乳動物的腸系膜靜脈血管中,雌雄異體,發育分成蟲、蟲卵、毛蚴、母胞蚴、子胞蚴、尾蚴及童蟲7個階段。蟲卵随血流進入肝髒,或随糞便排出。蟲卵在水中數小時孵化成毛蚴。毛蚴在水中鑽入釘螺體内,發育成母胞蚴、子胞蚴,直至尾蚴。尾蚴從螺體逸入水中,遇到人和哺乳動物,即鑽入皮膚變為童蟲,以後進入靜脈或淋巴管,移行至腸系膜靜脈中,直至發育為成蟲,再産卵。血吸蟲尾蚴侵入人體至發育為成蟲約100天。
臨床表現
慢性血吸蟲病
接觸疫水1~2天後,可出現尾蚴性皮炎。一般無明顯症狀,少數有輕度的肝脾腫大。如感染較重,可出現腹瀉、腹痛、粘液血便等。病人有不同程度的消瘦、乏力。
急性血吸蟲病
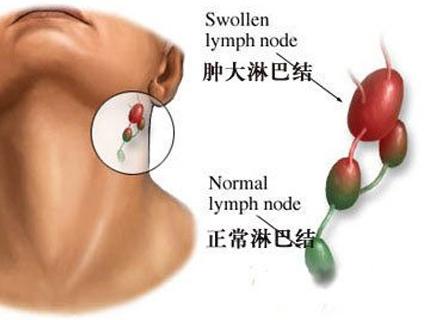
常見于初感染者,慢性病人再次大量感染尾蚴後也可發生。潛伏期長短不一,大多數為感染後35~56天出現症狀。此時正是成蟲大量産卵,卵内毛蚴向宿主産生大量抗原,導緻宿主抗體水平急劇升高,在抗原過剩的情況下,形成抗原抗體複合物,引起血清樣綜合征。少數感染者潛伏期短于25天,最短者14天,此時臨床症狀表現為:畏寒、發熱、多汗、淋巴結及肝腫大、常伴有肝區壓痛、肝腫大,左葉較右葉明顯;脾腫大常見于重症感染,食欲減退、惡心、嘔吐、腹痛、腹瀉、粘液血便或膿血便等;呼吸系統症狀多表現為幹咳,偶可痰中帶血,有氣促、胸痛,x線檢查可見點狀、雲霧狀或雪花狀侵潤性陰影,多在發病後數月餘出現,一般持續2~3個月消失。重症患者可有神志遲鈍、黃疹、腹水、高度貧血、消瘦等症狀。患者除有皮疹外,還可能出現荨麻疹、神經血管性水腫、出血性紫癜、支氣管哮喘等過敏反應。
晚期血吸蟲病
晚期血吸蟲是指肝硬化後出現的門脈高壓綜合症,嚴重的生長發育障礙或結腸顯着肉芽腫性增殖的血吸蟲患者。由于反複或大量感染,蟲卵肉芽腫嚴重損害肝,最終導緻幹線型肝硬化,臨床上出現肝脾腫大、門脈高壓和其他綜合症狀。根據臨床表現,我國将晚期血吸蟲病分為巨脾型、腹水型、結腸增殖型和侏儒型。巨脾性腫大超過臍平線或橫徑超過腹中線。
脾腫大達Ⅱ級常伴有脾功能亢進、門脈高壓或上消化道出血者亦屬此型。腹水型是晚期血吸蟲病門脈高壓與肝功能代謝失調的結果,常在嘔血、感染、過度勞累後誘發。高度腹水者可出現食後上腹部漲滿不适、呼吸困難、臍疝、下肢水腫、胸水和腹壁靜脈曲張。此型容易出現黃疸。結腸增殖型是一種以結腸病變為突出表現的臨床類型,表現為腹痛、腹瀉、便秘或便秘與腹瀉交替出現,嚴重者可出現不完全性腸梗阻。本型可能并發結腸癌。侏儒型系患者在兒童時期反複感染血吸蟲,以緻慢性或晚期血吸蟲病,影響内分泌功能,其中以垂體前葉和性腺功能不全最為明顯患者表現為身材矮小、面容蒼老、無第二性征等臨床征象。此型患者現已罕見。
晚期血吸蟲的主要合并症有上消化道出血和肝昏迷。50℅以上的晚期病人死于消化道出血,出血部位多位于食管下端或胃底靜脈。肝昏迷占晚期病人總數的1.6﹪~5.4﹪,以腹水型為最多。晚期病人若并發肝昏迷,死亡率可達70﹪以上。在我國,血吸蟲病患者并發乙型肝炎的比率較高。
異位血吸蟲病
重度感染時,童蟲也可能在門脈系統以外寄生并發育為成蟲,此為異位寄生。
治療原則
慢性血吸蟲病
吡喹酮40mg/kg頓服或1日2次分服。
急性血吸蟲病
吡喹酮120mg/kg(兒童140mg/kg)6天療法,病情較重者可先用支持和對症療法改善機體狀況後再作病原治療。
晚期血吸蟲病
主要是根治病原改善症狀,控制和預防并發症。除并發上消化道出血、高度腹水和肝昏迷,一般可以吡喹酮總量60mg/kg于l至2日内分3~6次口服。并發症治療可采用中、西醫,内、外科結合的綜合療法。
生活史
日本血吸蟲的生活史比較複雜,包括在終宿主體内的有性世代和在中間宿主釘螺體内的無性世代的交替。生活史分成蟲、蟲卵、毛蚴、母胞蚴、子胞蚴、尾蚴、童蟲等7個階段。
日本血吸蟲成蟲寄生于人及多種哺乳動物的門脈-腸系膜靜脈系統。雌蟲産卵于靜脈末梢内,蟲卵主要分布于肝及結腸腸壁組織,蟲卵發育成熟後,腸粘膜内含毛蚴蟲卵脫落入腸腔,随糞便排出體外。含蟲卵的糞便污染水體,在适宜條件下,卵内毛蚴孵出。毛蚴在水中遇到适宜的中間宿主釘螺,侵入螺體并逐漸發育。先形成袋形的母胞蚴,其體内的胚細胞可産生許多子胞蚴,子胞蚴逸出,進入釘螺肝内,其體内胚細胞陸續增殖,分批形成許多尾蚴。尾蚴成熟後離開釘螺,常常分布在水的表層,人或動物與含有尾蚴的水接觸後,尾蚴經皮膚而感染。尾蚴侵入皮膚,脫去尾部,發育為童蟲。童蟲穿入小靜脈或淋巴管,随血流或淋巴液帶到右心、肺,穿過肺泡小血管到左心并運送到全身。大部分童蟲再進入小靜脈,順血流入肝内門脈系統分支,童蟲在此暫時停留,并繼續發育。當性器官初步分化時,遇到異性童蟲即開始合抱,并移行到門脈-腸系膜靜脈寄居,逐漸發育成熟交配産卵。
1.成蟲産卵及卵的排出成蟲寄生于終宿主的門脈、腸系膜靜脈系統,蟲體可逆血流移行到腸粘膜下層的小靜脈末梢,合抱的雌雄成蟲在此處交配産卵,每條雌蟲每日産卵約300~3000個。日本血吸蟲雌蟲在排卵時呈陣發性地成串排出,以緻卵在宿主肝、腸組織血管内往往沉積成念珠狀,雌蟲産卵量因蟲的品系(株)、實驗動物宿主及蟲體寄生時間長短不同而異。所産的蟲卵大部分沉積于腸壁小血管中,少量随血流進入肝。約經11天,卵内的卵細胞發育為毛蚴,含毛蚴的成熟蟲卵在組織中能存活10天。由于毛蚴分泌物能透過卵殼,破壞血管壁,并使周圍組織發炎壞死;同時腸的蠕動、腹内壓增加,緻使壞死組織向腸腔潰破,蟲卵便随潰破組織落入腸腔,随糞便排出體外。不能排出的蟲卵沉積在局部組織中,逐漸死亡、鈣化。
2.毛蚴的孵化含有蟲卵的糞便污染水體,在适宜的條件下,卵内毛蚴孵出。毛蚴的孵出與溫度、滲透壓、光照等因素有關。當溫度在5~35℃之間均能孵出,一般溫度愈高,孵化愈快,毛蚴的壽命也愈短,以25~30℃最為适宜;低滲透壓的水體、光線照射可以加速毛蚴的孵化;水的ph值也很重要,毛蚴卵化的最适宜ph為7.5~7.8。毛蚴孵出後,多分布在水體的表層,作直線運動,并且有向光性和向清性的特點。毛蚴在水中能存活1~3天,孵出後經過時間愈久,感染釘螺的能力愈低。當遇到中間宿主釘螺,就主動侵入,在螺體内進行無性繁殖。
3.幼蟲在釘螺體内的發育繁殖釘螺是日本血吸蟲唯一的中間宿主。毛蚴襲擊和吸附螺軟組織是由于前端鑽器的吸附作用和一對側腺分泌粘液作用的結果;與此同時、毛蚴頂腺細胞可分泌蛋白酶以降解含有糖蛋白成分的細胞外基質,以利其鑽穿螺軟組織。随則,毛蚴不斷交替伸縮動作,從已被溶解和松軟的組織中進入,毛蚴體表纖毛脫落,胚細胞分裂,2天後可在釘螺頭足部及内髒等處開始發育為母胞蚴。在母胞蚴體内産生生殖細胞,每一生殖細胞又繁殖成一子胞蚴,子胞幼具有運動性,破壁而出,移行到釘螺肝内寄生。子胞蚴細長,節段性,體内胚細胞又分裂而逐漸發育為許多尾蚴。一個毛蚴鑽入釘螺體内,經無性繁殖,産生數以千萬計的尾蚴,尾蚴在釘螺體内分批成熟,陸續逸出。尾蚴形成的全部過程所需時間與溫度有關,至少為44天,最長是159天。發育成熟的尾蚴自螺體逸出并在水中活躍遊動。
4.尾蚴逸出及侵入宿主影響尾蚴自釘螺逸出的因素很多,最主要的因素是水溫,一般在15~35℃範圍内沒有什麼區别,最适宜溫度為20~25℃;光線對尾蚴逸出有良好的作用;水的ph在6.6~7.8範圍内,對尾蚴逸出不受影響。尾蚴逸出後,主要分布在水面下,其壽命一般為1~3天。尾蚴的存活時間及其感染力随環境溫度及水的性質和尾蚴逸出後時間長短而異。當尾蚴遇到人或動物皮膚時,用吸盤吸附在皮膚上,依靠其體内腺細胞分泌物的酶促作用,頭器伸縮的探查作用,以及蟲體全身肌肉運動的機械作用而協同完成鑽穿宿主皮膚。在數分鐘内即可侵入。尾蚴一旦侵入皮膚以後丢棄尾部。一般認為,後鑽腺的糖蛋白分泌物遇水膨脹變成粘稠的膠狀物,能粘着皮膚,以利前鑽腺分泌酶的導向和避免酶流失等作用;前鑽腺分泌物中的蛋白酶在鈣離子激活下,能使角蛋白軟化,并降解皮膚的表皮細胞間質、基底膜和真皮的基質等,有利于尾蚴鑽入皮膚。
5.童蟲定居及營養尾蚴脫去尾部,侵入宿主皮膚後,稱為童蟲(schistosomula)童蟲在皮下組織停留短暫時間後,侵入小末梢血管或淋巴管内,随血流經右心到肺,再左心入大循環,到達腸系膜上下動脈,穿過毛細血管進入門靜脈,待發育到一定程度,雌雄成蟲合抱,再移行到腸系膜下靜脈及痔上靜脈寄居、交配、産卵。自尾蚴侵入宿主至成蟲成熟并開始産卵約需24天,産出的蟲卵在組織内發育成熟需11天左右。成蟲在人體内存活時間因蟲種而異,日本血吸成蟲平均壽命約4.5年,最長可活40年之久。
血吸蟲生長發育的營養物質來自宿主,它具有兩個吸收物質的界面,即體壁和腸道均有吸收營養的功能,而每一界面對吸收的物質具有選擇性。體壁負有吸收和交換等重要生理功能,目前認為單糖的攝入主要通過體壁而不是腸道,并且尚能吸收介質中的若幹氨基酸。血吸蟲攝取營養的另一個途徑是腸道,蟲體通過口腔不斷吞食宿主的紅細胞,據估計每條雌蟲攝取紅細胞數為33萬個/小時,而雄蟲僅為3.9萬個/小時。紅細胞被蟲體内的蛋白分解酶消化。雌蟲的酶活力比雄蟲高,紅細胞所提供的營養物質為血紅蛋白的α及β鍊,消化後産生肽或遊離氨基酸;以及從紅細胞中核苷酸來的核苷。紅細胞被消化後殘存于腸道内棕黑色素是一種複合的卟啉物質,因血吸蟲無肛孔,故色素殘渣從口排出。
免疫
編輯血吸蟲抗原
血吸蟲是一個多細胞結構的個體,有複雜的生活史,因而使抗原的結構和蟲種、期甚至株的抗原表達複雜性。血吸蟲在宿主體内的三個不同階段即童蟲、成蟲和蟲卵,每個時期的分泌物、排洩物均可作為抗原物質引起宿主一系列的體液和細胞免疫反應。因此,研究和了解血吸蟲抗原及其與宿主的相互作用是血吸蟲病免疫學的一個重要部分。
血吸蟲抗原種類很多,根據不同研究目的将血吸蟲抗原加以分類,如依抗原的來源、抗原的性質和誘發宿主免疫應答的功能等來分類。近年來實驗研究已證明蟲卵抗原和腸相關抗原是有用的診斷抗原,并且也是誘導宿主組織免疫病理變化的重要因子。另外,血吸蟲表面抗原可能是誘導保護性免疫物質,因此,對血吸蟲表面抗原的研究不僅可以了解血吸蟲病抗感染免疫力,而且對探讨血吸蟲怎樣逃避宿主免疫攻擊都是很必要的。
伴随免疫
動物實驗觀察伴随免疫是初次感染的成蟲引起的、是針對再感染的免疫力。在伴随免疫中,初次感染的成蟲能逃避宿主的免疫攻擊,因而能在已建立免疫應答的宿主血管内存活和産卵,這種現象稱免疫逃避(immuneevasion)。這是由于蟲體表面結合有宿主的抗原,逃避了宿主免疫系統的識别,稱抗原僞裝(antigenicdisguise)。因此,伴随免疫是部分免疫,反應了血吸蟲對宿主的适應性,是一種宿主免疫效應與血吸蟲逃避宿主免疫之間複雜的動态平衡的結果。經流行病學的調查和大量證據,一般認為人體感染血吸蟲也存在伴随免疫。
免疫效應機制
關于血吸蟲感染中獲得性免疫效應機制的了解,一方面來自各種實驗動物模型的研究,另一方面取自于體外免疫效應機制的研究。影響血吸蟲免疫效應機制的因素很多,并且不同宿主的抗血吸蟲的免疫機制是不相同的,迄今尚無一種實驗動物模型能完全反應人體感染時免疫力産生的情況。現有資料提示:參與免疫效應的成分有抗體、補體和細胞;宿主獲得性免疫主要是直接作用于再次感染侵入的童蟲;在宿主體内被清除的部位因動物的種而異,主要見于皮膚和肺;這種免疫力通常有種的特異性,并且免疫力是不完全的,有一部分攻擊感染的蟲體可逃避免疫攻擊,在宿主體内完成發育。
近年來,對曼氏血吸蟲和埃及血吸蟲患者的研究,包括流行病學調查及治療後對再感染的抗力的研究,表明人體感染這兩種血吸蟲後,可以産生對再感染的免疫力,并且是年齡依賴的,10歲以下的兒童對再感染的免疫力低,随着年齡增大表現出對再感染的抵抗能力增強,這種免疫力是緩慢形成的,不完全的。
實驗研究還證實了細胞毒性t細胞無殺蟲活性;而抗體與細胞協同産生的針對童蟲的細胞毒作用即抗體依賴細胞介導的細胞毒性(adcc)是主要的殺傷童蟲的效應機制。殺傷童蟲的過程,開始是曼氏血吸蟲早期童蟲的表面抗原與大鼠感染血清中的igg2a或ige結合,而後嗜酸性粒細胞的fc受體與抗體的fc片段結合,嗜酸性粒細胞與蟲體表面密切接觸,脫顆粒後,自顆粒中釋放出主要堿性蛋白(majorbasicprotein,mbp),分布于蟲體表面,損傷皮層、殺死蟲體。
診斷
病原診斷
從糞便内檢查蟲卵或孵化毛蚴以及直腸粘膜活體組織檢查蟲卵。
直接塗片法:重感染地區病人糞便或急性血吸蟲病人的粘液血便中常可檢查到血吸蟲蟲卵,方法簡便,使蟲卵檢出率低。
毛蚴孵化法:詳見附錄。可以提高陽性檢出率。在現場進行大規模糞便檢查時,為了提高功效,産生了許多改良方法,如尼龍袋集卵法,可縮短集卵時間,降低損耗,便于流動性普查;為了便于觀察毛蚴,可采用塑料杯頂管孵化法,毛蚴集中,便于觀察,檢出率較高。為了提高糞便檢查效果,常常需要連續送檢糞便3次。
定量透明法:用作血吸蟲蟲卵計數。常用的計算方法為kato厚片法。可測定人群感染情況,并可考核防治效果。
直腸粘膜活體組織檢查:慢性及晚期血吸蟲病人腸壁組織增厚,蟲卵排出受阻,故糞便中不易查獲蟲卵,可應用直腸鏡檢查。血吸蟲病人腸粘膜内沉積的蟲卵,其中有活卵、變性卵和死卵。對未治療病人檢出的蟲卵,不論死活均有參考價值;對有治療史病人,如有活卵或近期變性卵,表明受檢者體内有成蟲寄生。若為遠期變性卵或死卵,則提示受檢者曾經有過血吸蟲感染。目前流行區血吸蟲病人大多已經過一次或多次治療,檢查到活卵的病例很少,并且此方法有一定的危險性,故不适于大規模應用。
免疫診斷
皮内試驗(intradermal test,idt):一般皮内試驗與糞檢蟲卵陽性的符合率為90%左右,但可出現假陽性或假陰性反應,與其他吸蟲病可産生較高的交叉反應;并且病人治愈後多年仍可為陽性反應。此法簡便、快速、通常用于現場篩選可疑病例。
檢測抗體:血吸病人血清中存在特異性抗體,包括igm、igg、ige等,如受檢者未經病原治療,而特異性抗體呈陽性反應,對于确定診斷意義較大;如已經病原治療,特異性抗體陽性,并不能确定受檢者體内仍有成蟲寄生,因治愈後,特異性抗體在體内仍可維持較長時間。目前檢測抗體的血吸蟲病血清學診斷方法很多,常用的有以下幾種(詳見附錄)。
環卵沉澱試驗(circunoval precipitin test,copt):通常檢查100個蟲卵,陽性反應蟲卵數(環沉率)等于或大于5%時,即為陽性。糞檢血吸蟲卵陽性者,copt陽性率平均為97.3%(94.1%~100%)。健康人假陽性率為3.1%,與肺吸蟲病、華支睾吸蟲病可出現交叉反應。患者有效治療後copt陰轉較慢。若血吸蟲病人距末次治療時間已3~5年,而copt環沉率為3%或3%以上者,可結合臨床表現考慮給予重複治療。目前在基本消滅血吸蟲病地區,已廣泛應用copt作為綜合查病方法之一。為了操作規範化、标準化,并适合于現場應用,對copt方法作了許多改良,如塑料管法,雙面膠紙法等。
間接紅細胞凝集試驗(indirect haemagglutination test,iha):糞檢血吸蟲蟲卵陽性者與iha陽性符合率為92.3%~100%,正常人假陽性率在2%左右,與肺吸蟲、華支睾吸蟲、旋毛蟲感染者可出現假陽性反應。iha操作簡便,用血量少,判讀結果快,目前國内已廣泛應用。
酶聯免疫吸附試驗(enzyme-linked immunosorbent assay,elisa):此試驗具有較高的敏感性和特異性,并且可反應抗體水平,陽性檢出率在95%~100%,假陽性率為2.6%,病人在吡喹酮治療後半年至一年有50%至70%轉為陰性。此試驗已應用于我國一些血吸蟲病流行區的查病工作。近年來,在載體、底物及抗原的純化方面都作了改良,如快速-elisa,硫酸铵沉澱抗原-elisa等。
免疫酶染色試驗(immunoenzymic staining test,iest):見附錄。
在檢測血吸蟲特異抗體的方法中,尚有許多種,如間接熒光抗體試驗(ifat)、膠乳凝集試驗(la)、酶标記抗原對流免疫電泳(elacie)等,這些方法有它們各自的優點。
值得提出,近年來随着科技的發展,某些高科技和新方法被逐步引用到血吸蟲病的診斷和研究領域。例如免疫印漬技術(immunoblotting)又稱(western blot),是在蛋白質凝膠電泳和固相免疫測定的基礎上建立的一種具有分子水平的免疫學新技術,有力推動了血吸蟲病血清學診斷方法的進展,它不但能對血吸蟲抗原的限定組分蛋白進行分析和鑒定,而且能用以診斷病人和區分血吸蟲病不同病期的新型血清學診斷方法。又如雜交瘤技術制備單克隆抗體(mcab)的應用。采用特異的mcab純化血吸蟲抗原,用于血吸蟲病血清學診斷;也可應用mcab檢測循環抗原,為血吸蟲病診斷提供新的途徑。
檢測循環抗原:由于治療後抗體在宿主體内存留較長時間,其陽性結果往往不能區分現症感染和既往感染,也不易于評價療效。循環抗原是生活蟲體排放至宿體内的大分子微粒,主要是蟲體排洩、分泌或表皮脫落物中具有抗原特性,又可為血清免疫學試驗所檢出。從理論上講,cag的檢測有其自身的優越性,它不僅能反映活動性感染,而且可以評價療效和估計蟲荷。
在感染血吸蟲宿主體内cag的種類較多,目前可檢出比較重要的3類遊離循環抗原,即腸相關抗原(gaa)、膜相關抗原(maa)和可溶性蟲卵抗原(sea)。在檢測方法上,采用檢測不同靶cag的探針,包括抗血吸蟲抗原不同表位──單克隆抗體、組合單克隆抗體以及多克隆抗體等。在檢測的具體方法有:斑點elisa(dot-elisa),雙抗體夾心elisa等。近年來,國内、外學者對cag進行了多方面的研究、進展很快,并已取得了不少可供參考的結果。但是,要過渡到臨床實用階段仍有許多問題和影響因素急待探讨與解決,如當前檢測的方法有待改進和規範化;免疫複合物的形成和抗獨特型抗體存在對檢測結果的影響;循環抗原在感染宿主體内消長規律及治療後的轉歸等。
綜合查病:上述各種檢查方法各有優缺點,如果将幾種方法合理搭配,由簡到繁,綜合查病,則可收到事半功倍的效果。一般在重流行區,糞檢尚能查出一定比例病人的地方,仍以糞檢為主,輔以其他方法檢查;而在基本消滅血吸蟲病地區,則應以免疫診斷為主,取得多項數據,綜合判斷。
危害區分
危害性
血吸蟲病是由于人或哺乳動物感染了血吸蟲所引起的一種疾病。人得了血吸蟲病會嚴重損害身體健康。20世紀50年代以前,我國由于血吸蟲病流行十分嚴重,造成疫區居民成批死亡,無數病人的身體受到摧殘,緻使田園荒蕪、滿目凄涼,出現許多“無人村”、“寡婦村”、“羅漢村”(腹水肚大如鼓)和“棺材田”等悲慘景象。湖北省陽新縣40年代有8萬多人死于血吸蟲病,毀滅村莊7000多個,荒蕪耕地約1.5萬公頃(23萬餘畝);1950年,江蘇省高郵縣新民鄉的農民在有螺洲灘下水勞動,其中4019人患了急性血吸蟲病,死亡1335人,死絕45戶,遺下孤兒91個,呈現出“萬戶蕭疏鬼唱歌”的悲慘景象。
血吸蟲病不僅嚴重危害人體健康,同時對家畜也會造成極大的危害。家畜得了血吸蟲病後出現拉痢、消瘦和生長遲緩,使疫力下降,若不及時治療,有可能導緻死亡,嚴重影響農業和畜牧業的發展。1980年,湖南省君山農場購入的200多頭菜牛,不久就感染上血吸蟲而無一存活。由于血吸蟲病嚴重危害人類的健康,影響疫區經濟發展,對人們的危害性較大。
易混淆疾病
急性血吸蟲病
須與敗血症、瘧疾、傷寒與副傷寒,急性粟粒性肺結核,病毒感染,其它腸道疾病鑒别。主要根據籍貫、職業、流行季節,疫水接觸史、高熱、肝髒腫大伴壓痛、嗜酸性粒細胞增多,大便孵化陽性為鑒别要點。
慢性血吸蟲病
須與慢性菌痢、阿米巴痢疾、潰瘍性結腸炎、腸結核、直腸癌等病鑒别。糞便孵化血吸蟲毛蚴陽性可确診。嗜酸性粒細胞增生有助于本病之診斷。腸鏡檢查及組織檢查可有助于确診。糞便常規檢查、培養、X線鋇劑灌腸,診斷性治療有助于診斷與鑒别診斷。
晚期血吸蟲病
須與門脈性肝硬變及其它原因所緻的肝硬變鑒别。血吸蟲病肝硬變的門脈高壓所引起的肝脾腫大、腹水(脾水)、腹壁靜脈怒張改變較為突出,肝細胞功能改變較輕,肝表面高低不平。門靜脈性肝硬變表現為乏力,厭食、黃疸、血管痣、肝腫大顯着甚至縮小,不易摸到表面結節,且有活動性肝功改變,如轉氨酶增高等。
異位血吸蟲病
肺血吸蟲病須與支氣管炎、粟粒性肺結核,肺吸蟲病鑒别。急性腦血吸蟲病應與流行性乙型腦炎鑒别。慢性腦血吸蟲病應與腦瘤及癫痫鑒别。
防控
血吸蟲病是一種曆史悠久、分布廣泛、嚴重危害我國人民身體健康、影響經濟社會發展的重大傳染病。以傳染源控制為主的綜合防治策略和《全國預防控制血吸蟲病中長期規劃綱要(2004-2015年)》的有效實施有力推動了我國血吸蟲病消除工作進程。在新階段我國血防工作的四個主要特征:一是高度流行地區已顯著壓縮,但疫情反彈的風險在個别區域仍存在;二是低水平流行将在大範圍内維持較長時間,監測鞏固工作将成為長期任務;三是有釘螺分布且人畜常到的高危地帶成為焦點,綜合防治力度必須加大;四是消除血吸蟲病防治技術難點仍未突破,科研水平須進一步加快提升。