簡介
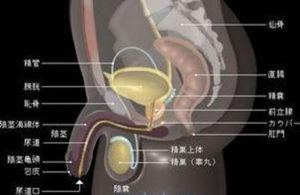
尿道感染一般分為上泌尿道感染和下泌尿道感染。按細菌侵入的途徑又可分為:血性感染、上行感染、下行感染。婦女大部分是上行感染,這是因為女性尿道直而短,細菌容易上行至膀胱造成感染,另外,女性尿道外口與陰道口、肛門很近,容易受糞便及明道内排洩的細菌所污染,加上老年婦女膀胱完全排空能力減退,細菌極易在殘餘尿液中繁殖。臨床上常見的為下尿道感染即膀胱炎,是老年婦女的常見病、多發病,其發病率高于男性8-10倍,因此預防很重要。
健康人,膀胱内的尿是無菌的,即無細菌或其他感染微生物存在。将膀胱内尿排出體外的管道,即尿道,不存在感染性病原體或僅有極少病原體,不會引起感染。但是,尿路的任何部位都可受到感染,這些感染通常分為下尿路或上尿路感染。下尿路感染指的是膀胱或尿道的感染;上尿路感染指的是腎髒或輸尿管的感染。
病因
病原體通常經兩個途徑之一侵入尿路。迄今為止,最常見的途徑為經尿路下端--男性的陰莖端開口或女性外陰的尿道開口,結果是經尿道向上擴散的上行性感染;另一可能的途徑是經血源性途徑直接感染腎髒。細菌、病毒、真菌或很多寄生蟲均可引起尿路感染。
感染途徑
一般認為,尿路感染的途徑有上行感染、血行感染、淋巴道感染和直接感染四種方式。
(1)上行感染:絕大多數尿感是由上行感染引起的。正常情況下,尿道口及其周圍是有細菌寄生的,但一般不引起感染。當機體抵抗力下降或尿道粘膜有輕微損傷時,或者細菌的毒力大,粘附尿道粘膜和上行的能力強,容易侵襲膀胱和腎髒,造成感染。由于女性尿道口靠近肛門,且女性尿道遠較男性為短而寬,女嬰的尿道口常被糞便污染,故更易緻病。
(2)血行感染:細菌從身體内的感染竈(如扁桃體炎、鼻窦炎、齲齒或皮膚感染等)侵入血流,到達腎髒,先在腎皮質引起多發性小膿瘍,然後,沿腎小管向下擴散至腎乳頭和腎盞、腎盂粘膜,但炎症亦可從腎乳頭部有輕微損傷的乳頭集合管(如尿中的結晶損傷)開始,然後向上向下擴散。血行感染途徑較為少見,不及10%。血行感染比較多見于新生兒,或金黃色葡萄球菌敗血症患者的血行性腎感染。
(3)淋巴道感染:下腹部和盆腔器官的淋巴管與腎周圍的淋巴管有多數交通支,升結腸與右腎之間也有淋巴管溝通。當盆腔器官炎症、闌尾炎和結腸炎時,細菌也可從淋巴道感染腎髒。這種感染途徑更為少見,甚至于這種感染途徑是否存在,目前也有争論。
(4)直接感染:外傷或鄰近腎髒的髒器有感染時,細菌可直接侵入腎髒引起感染,但是,這種情況臨床上是十分罕見的。
檢查
1.肋腰點壓痛、腎區叩擊痛;
2.尿常規檢查,尿中白細胞增多、膿尿;
3.尿沉渣塗片染色,找到細菌;
4.尿細菌培養找到細菌;
5.尿菌落計數>10的5次方/ml,有尿頻等症狀者,>10的2次方/ml也有意義;球菌10的3次方-10的4次方/ml也有診斷意義;
6.一小時尿沉渣計數白細胞〉20萬個;
7.血常規示白細胞升高,中性粒細胞核左移;
8.血沉增快;
治療
1.對症支持治療;
2.針對病原體的治療(頭孢唑啉鈉,諾氟沙星);
3.維持水電解質平衡;
4.對所有病人均鼓勵多喝水,喝水少的病人應給予輸液,保證每日尿量在2000ml以上。
5.部分病人可配合服用中藥。三金片,銀花泌炎靈片等
專家提示
尿路感染,多見于育齡期女性,注意外陰的清潔衛生很重要。尿路感染多有一定的誘因,故應仔細檢查患者有無尿路結石,腎或輸尿管有無畸形等情況。除藥物治療外,多喝水,保持每天尿量在2000ml以上,這樣起到尿路沖洗的作用,對于尿路感染的治療也很重要。另外,目前淋球菌性尿道炎也很常見,如有者,應先按淋病治療。應用中醫中藥治療尿路感染已積累了大量的臨床經驗,可以應用如清熱解毒的闆蘭根、地丁、敗醬草、車前草等,此外,還應注意加強營養,增強體質。
發病機理
1.前列腺肥大:前列腺肥大可阻塞尿道緻膀胱排尿不全,老年人前列腺液的抗菌能力較弱,而且,前列腺炎的細菌極易侵入膀胱,引起尿路感染,若伴有前列腺結石,也增加了感染機會,而且感染難以消除。
2.其他泌尿道的異常:緻使泌尿道異常的後天因素較多,如神經源性膀胱收縮無力、異物、腫瘤、狹窄和因創傷、手術或輻射引起的改變,緻膀胱排空功能減退,殘餘尿量增多。若尿路管腔内壓升高或尿路某段過度擴張,或有尿路插管,細菌進入膀胱,易引起繁殖而導緻尿路感染的發生。
下尿路感染
膀胱和尿道的細菌性炎症,統稱為下尿路感染,常見的緻病菌為大腸杆菌和葡萄球菌,多數為繼發性的,女性較多見。常見的誘因有尿道梗阻、鄰近器官的炎症、膀胱或尿道器械檢查、創傷、手淫等。
臨床表現
1.膀胱炎
即通常所指的下尿路感染。成年婦女膀胱炎主要表現是尿路刺激,即尿頻、尿急、尿痛,白細胞尿,偶可有血尿,甚至肉眼血尿,膀胱區可有不适。一般無明顯的全身感染症狀,但少數患者可有腰痛,低熱(一般不超過38℃),血白細胞計數常不增高。約30%以上的膀胱炎為自限性,可在7~10天内自愈。
2.急性腎盂腎炎
表現包括以下兩組症狀群:①泌尿系統症狀包括尿頻、尿急、尿痛等膀胱刺激征,腰痛和(或)下腹部痛;②全身感染的症狀如寒戰、發熱、頭痛、惡心、嘔吐、食欲不振等,常伴有血白細胞計數升高和血沉增快。一般無高血壓和氮質血症。
3.慢性腎盂腎炎
慢性腎盂腎炎的病程經過很隐蔽。臨床表現分為以下三類:①尿路感染表現僅少數患者可間歇發生症狀性腎盂腎炎,但更為常見的表現為間歇性無症狀細菌尿,和(或)間歇性尿急、尿頻等下尿路感染症狀,腰腹不适和(或)間歇性低熱。②慢性間質性腎炎表現如高血壓、多尿、夜尿增加,易發生脫水。③慢性腎髒病的相關表現。
4.不典型尿路感染
①以全身急性感染症狀為主要表現,而尿路局部症狀不明顯;②尿路症狀不明顯,而主要表現為急性腹痛和胃腸道功能紊亂的症狀;③以血尿、輕度發熱和腰痛等為主要表現;④無明顯的尿路症狀,僅表現為背痛或腰痛;⑤少數人表現為腎絞痛、血尿;⑥完全無臨床症狀,但尿細菌定量培養,菌落≥105/ml。
治療
包括:①增強機體抵抗力,治療原發病竈并消除衣發因素;②多飲水,熱水落石出或1:50000高錳酸鉀溶液坐浴;③抗感染:可選用增效聯磺1克,每天2次,慶大黴素片8萬單位,每天3次,諾氟沙星0.2克,每天3次,嚴重者可靜脈滴注氨苄青黴素2-4克或丁胺卡那黴素0.4-0.6克;④尿道刺激症狀明顯者,可用适量解痙止痛藥,如山莨菪堿5-10毫克,每天3次口服,或阿托品片0.3-0.6毫克,每天3次。
預防
1.保持外陰清潔。
(1)女嬰在大小便後應及時更換尿布,洗滌會陰和臀部,所用尿布必須幹淨清潔。l歲以後的孩子,不論男女,都應穿瞞擋褲,不要就地而坐,以免外陰和尿道感染。
(2)成人應每日清洗外陰1次,勤換内褲,大便後擦拭肛門,應從前向後,避免将肛門污物帶到尿道口。
(3)禁用坐浴如果坐在浴盆内洗澡,污水容易浸入尿道,引起感染。因女性尿道短而寬,尿道口與陰道、肛門靠近,尤應注意。
2.注意性生活衛生。泌尿系感染的發病原因,性生活衛生習慣不良較為常見,男女一方外陰或陰道、尿道的病菌極容易傳給對方,也容易自身感染。因此性生活前,應清洗外生殖器。如果使用避孕工具,應将避孕工具清洗或消毒。性交前後,都應排尿一次。此外,戒除手淫,尤其是用器物手淫,防止尿道感染和損傷。
3.防止尿液滿留。
(1)有尿意時,及時排尿,不要憋尿,每晚臨睡前,排空膀肮。
(2)懷孕5個月以上的婦女睡覺時以左側、右側卧位為宜,免得子宮壓迫輸尿管,引起尿流不暢。
(3)積極治療引起尿路梗阻的疾病,如泌尿系結石、腫瘤、前列腺增生、包莖、腎下垂、瘢痕狹窄、泌尿系先天性畸形等。
4.清除入侵病菌。
(1)積極治療感染性疾病,如扁桃體炎、皮膚簾腫或外傷感染、膽囊炎、盆腔炎、闌尾炎、前列腺炎、齲齒感染、鼻窦炎等,要足量用藥,徹底幹淨,防止病菌通過血行、淋巴道等進入泌尿系,同時殺滅已經侵入泌尿道的病菌。
(2)多喝開水,增加尿量,使尿液不斷地沖洗泌尿道,盡快排出細菌和毒素,保持泌尿道清潔。
5.根治防變。
(1)徹底治療:已經發現泌尿系感染的病人,要在足夠的療程内足量用藥,不可以掉以輕心。間斷治療或過早停藥,就有可能遷延不愈轉為慢性。一般要求,在症狀完全消失,尿液檢查恢複正常後,還要繼續用藥3—5天,停藥後每星期複查1次尿液,連續3次以上末見異常方可認為基本治愈。
(2)尋找慢性病因:慢性病人要查找遷延不愈的原因,看看是否存在尿路梗阻或其他感染性疾病,尤其是尿道口的感染性疾病;是否有導緻機體抵抗力降低的慢性消耗性疾病如糖尿病、肝病、腫瘤、結核病、其他腎髒病等;是否近段時間内還在服用免疫抑制藥物如強的松、昆明山海棠、青黴胺及抗腫瘤藥物;是否違背醫囑用藥不正規等等。然後有針對性地預防和治療,争取早日康複。
(3)長期追蹤觀察:慢性泌尿系感染的徹底治愈是長期的事情,應追蹤觀察。如在停藥後6—9周内症狀再現,應視為重新感染或原病複發,要再連續招藥半年左右。停藥後的半年裡仍要每月複查尿液,有複發征象立即治療,避免病情演化至最後,成為尿毒症等。
6.動靜适宜。加強體育鍛煉,增強體質,是預防發生泌尿系感染的重要方面。一旦感染,在發熱、尿化驗異常的急性期,應卧床休息。恢複期就要參加适度的體力活動,避免體質虛弱,遷延不愈。活動的方式可因人而異,但不能過疲勞。
7.食藥預防。
(1)用車前草、蒲公關、金銀花、野艾、白茅根等淡煎或浸泡,代茶常飲。
(2)絲瓜子9克,焙幹研末,用黃酒送服,每日1次或分2次服。
(3)綠豆衣或綠豆,煮汁服
(4)銀花60克,加白糖120克同煎,額頻飲服。或金銀藤120克,水煎服。
(5)小薊草15克,馬蘭根15克,水煎服。
注意事項
尿路感染
是由細菌(極少數可由真菌、原蟲、病毒)直接侵襲所引起。尿路感染分為上尿路感染和下尿路感染,上尿路感染指的是腎盂腎炎,下尿路感染包括尿道炎和膀胱炎。腎盂腎炎又分為急性腎盂腎炎和慢性腎盂腎炎。好發于女性。
臨床症狀
一、急性腎盂腎炎:1.起病急驟;2寒戰、畏寒;3.發熱;4.全身不适、頭痛、乏力;5.食欲減退、惡心、嘔吐;6.尿頻、尿急、尿痛;7.腰痛、腎區不适;8.上輸尿管點壓痛;9.肋腰點壓痛10.腎區叩擊痛;11.膀胱區壓痛;二、慢性腎盂腎炎.急性發作時的表現可與急性腎盂腎炎一樣,但通常要輕得多,甚至無發熱、全身不适、頭痛等全身表現,尿頻、尿急、尿痛等症狀也不明顯;2.水腫;3.高血壓;三、膀胱、尿道炎:尿頻、尿急、尿痛,膀胱區疼痛。尿道分泌物。尿路感染
檢查
1.肋腰點壓痛、腎區叩擊痛;2.尿常規檢查,尿中白細胞增多、膿尿;3.尿沉渣塗片染色,找到細菌;4.尿細菌培養找到細菌;5.尿菌落計數>10的5次方/ml,有尿頻等症狀者,>10的2次方/ml也有意義;球菌10的3次方-10的4次方/ml也有診斷意義;6.一小時尿沉渣計數白細胞〉20萬個;7.血常規示白細胞升高,中性粒細胞核左移;8.血沉增快;尿路感染治療1.對症支持治療;2.針對病原體的治療(頭孢唑啉鈉,諾氟沙星);3.維持水電解質平衡;4.對所有病人均鼓勵多喝水,喝水少的病人應給予輸液,保證每日尿量在2000ml以上。尿路感染的治療原則治療尿路感染應首先明确病情是急性還是慢性,還要明确是上尿路感染還是下尿路感染,是由何種緻病茵引起的及緻病菌對藥物的敏感程度如何,對腎功能粵成多大的影響,有無泌尿系統梗阻及膀胱輸尿管反流等誘因等。
接受正規抗菌治療主要包括三個方面
一是選擇敏感的抗生素治療,最好先作細菌培養。當出現排尿不适,疑有尿路感染發作時,應先保留尿标本(作細菌培養用)後再服藥,如先擅自服藥再留尿标本,則細菌受抑不易生長,容易造成“假陰性”。 是治療時間要足夠。一般治療尿路感染的時間為10—14天。當病情反複發作,或病情較重時,抗菌治療時間應适當延長。一般在症狀消失、尿中白細胞正常、尿細菌培養陰性5—7天後停藥。少數情況下,經2—4星期的治療仍不足以緩解症狀時,可采用長程抗菌療法。三是要堅持停藥後的随訪。患者在停藥後的第1、2、4、6星期,複查尿白細胞和尿細菌培養。如多次結果均為陰性,可以認為該病已經治愈。如果再次有尿白細胞增多和尿細菌培養陽性,則應重新給予抗菌治療。如反複發作,可采用長程抑菌療法。其目的不是完全殺滅細菌,而是抑制細菌生長,使尿中細菌數控制在較低水平而不會引起複發。
尿路感染的治療原則和用藥誤區
尿路感染是由細菌(極少數可由真菌、原蟲、病毒)直接侵襲所引起。尿路感染分為上尿路感染和下尿路感染,上尿路感染指的是腎盂腎炎(腎盂腎炎又分為急性腎盂腎和和慢性腎盂腎炎),下尿路感染包括尿道炎和膀胱炎。
治療原則
治療尿路感染應首先明确病情是急性還是慢性,還要明确是上尿路感染還是下尿路感染,是由何種緻病茵引起的及緻病菌對藥物的敏感程度如何,對腎功能造成多大的影響,有無泌尿系統梗阻及膀胱輸尿管反流等誘因等。治療時應遵循下列原則。
(1)首先按常見病原菌給予敏感抗生素。
(2)治療前行尿培養,然後根據藥敏結果及時調整用藥。
(3)盡可能選擇尿液或靶器官中濃度高的抗生素。
(4)療程要足夠。抗菌藥物的使用要持續到症狀消失、尿培養轉陰後2周。
(5)避免濫用抗生素,特别是避免使用腎毒性藥物。
(6)必須同時消除誘發因素。若存在尿路畸形或功能異常者,應予以矯正或做相應處理。
(7)加強機體免疫功能。
(8)反複發作配合中藥鞏固治療,如銀花泌炎靈片等。
用藥誤區
誤區一:過量使用抗生素
在慢性泌尿系統感染發作時,有些病人出現尿頻、尿急、尿痛等症狀,會自己購買一些消炎片類的西藥進行治療。但卻不知該類西藥多為抗生素,作用快但毒副作用大,長期服用易産生耐藥性,給今後的治療增加困難。
誤區二:無症狀就停藥
對于泌尿系統感染的治療,最大的誤區就是症狀減輕或消失便停止治療,實際細菌并未徹底被消滅,導緻感染複發或遷延不愈,進而轉為慢性。正确的做法是用藥量要足、時間要長,每次用藥治療時間不可短于兩周,待體溫、尿檢正常後,再繼續用藥1~2周。通常在停藥1周及4周後需複查尿常規或尿培養,如兩次結果均呈陰性,說明此次感染已治愈。同時要注意防治結合,選用無毒副作用的中成藥如三金片進行标本兼治。
誤區三:安全套能防尿路感染
很多尿路感染未痊愈女性認為,在性生活中使用安全套、女用避孕套等工具,就能避免繼續感染。實際上,調查資料顯示,安放或取出避孕工具的過程,會把陰道内的細菌帶到陰道口,因而女性患尿路感染的危險性仍然比較大。
兒童治療
小兒泌尿系統感染治療關鍵在于積極控制感染、防止複發、祛除誘因、糾正先天或後天尿路結構異常,防止腎功能損害。
1.一般治療。急性感染時應卧床休息,多飲水,勤排尿,減少細菌在膀胱内停留時間。女孩應注意外陰部清潔,積極治療蛲蟲。
2.抗菌療法。應早期積極應用抗菌物治療。
藥物選擇一般根據:①感染部位:對腎盂腎炎應選擇血濃度高的藥物,而下尿路感染則應選擇尿濃度高的藥物如呋喃類或磺胺;②尿培養及藥物敏感結果;③腎損害少的藥物。急性初次感染經以下藥物治療,症狀多于2~3天内好轉、菌尿消失。如治療2~3天症狀仍不見好轉或菌尿持續存在,多表明細菌對該藥可能耐藥,應及早調整,必要時可兩種藥物聯合應用。
(1)磺胺藥:因其對大多數大腸杆菌有較強抑菌作用,尿中溶解度高,不易産生耐藥性,價格便宜常為初次感染首選藥物。常用制劑為磺胺甲基異惡唑(sme),多與增效劑甲氧苄氨嘧啶(tmp)聯合應用(即複方新諾明smzco)。其劑量為50mg/(kg·d)分2次服。一般療程為1~2周。為防止在尿中形成結晶應多飲水,腎功能不全時慎用。
(2)吡哌酸(pipemidicacid,ppa):對大腸杆菌引起的尿感,因其尿排出率高,療效顯著。适用于各種類型尿感。用量30~50mg/(kg·d),分3~4次口服。副作用少,可用輕度胃部不适。幼兒慎用。
(3)呋喃坦啶:抑菌範圍廣,對大腸杆菌效果顯著,不易産生耐藥性。劑量為8~10mg/(kg·d),分3次口服。易緻胃腸反應,農宜在飯後服用。亦可配合tmp使用。對頑固性感染需3~4個月連接治療時更宜選用呋喃坦啶。
(4)氟哌酸;為喹諾酮類全合成廣譜抗菌藥物,對革蘭陰性、陽性菌增色有較強抗菌作用。劑量5~10mg/(kg·d),分3~4次口服。因其抗菌作用較強,長期應用可導緻菌群失調,使用時應注意。一般不用于幼兒。
(5)氨基苄青黴素、先蜂黴素:均為廣譜抗生素,有較好抑菌作用,常用于尿感的治療。卡那黴素、慶大黴素雖有較好抑菌作用,但因其腎黴性較大,且對聽力也有不良影響,使用時應慎重。
3.療程問題。急性感染時如所選用抗生素對細菌敏感,一般10天療程可使絕大多數病人感染得到控制,如不伴發熱者5天療程可能已足夠。痊愈後應定期随訪年或更長。因為多數再發是再感染所緻,因此不主張對所有病人均采用長程療法。具體建議如下:①對不經常再發者,再發後按急性處理;②反複再發者,急性症狀控制後可用smzco、呋喃坦啶、吡哌酸或氟哌酸中的一種小劑量(治療量的1/3~1/4)每晚睡前服用1次,療程可持續3~6個月。對反複多次感染或腎實質已有不同損害者,療程可處長至1~2年。為防止耐藥菌株産生,可采用聯合用藥或輪替用藥,即每種藥物用2~3周後輪換使用,以提高療效。
4.積極治療。尿路結構異常小兒的尿路感染約半數可伴有各種誘因,特别在慢性或反複再發的尿感多同時伴有尿路結構異常,必須積極查找,盡早治療,防止腎實質損害。
相關資料
孕婦尿路感染對胎兒的影響
有的婦女在妊娠期發生膀胱炎、急性腎盂腎炎和慢性腎盂腎炎,統稱妊娠合并尿路感染。幾乎是衆所熟悉——性活動期婦女的尿路感染遠較其他人多發;妊娠婦女比起一般非妊娠者又明顯增多。盡管人們已充分注意了這~客觀現實,也多懂得如何講求衛生和預防,但畢竟這是一種生理上的薄弱環節,即使“做足了功夫”亦未必能從根本上改變這種态勢。某醫院曾對婦女尿路感染進行過調查,結果表明孕婦的發病率高達11%。
孕婦患尿路感染,尤其是患腎盂腎炎後,多數病人出現畏寒、高熱、腰痛和尿頻、尿急、尿痛等尿路刺激症狀,更值得注意的是其中部分患者僅表現腰酸不适而無其他症狀,常被人忽視。患尿路感染不僅會損害孕婦健康,甚至發生休克,危及患者生命;而且由于高熱及不恰當地使用某些藥物易損害胎兒,引起流産、早産。高熱還可使胎兒神經管發育出現障礙,出現無腦兒、先天性耳聾等。因此,孕婦要特别注意預防尿路感染的發生。其方法主要是适當增加營養,增強體質;節制房事,尤其是懷孕後前三個月、産前三個月,應盡量避免房事,即使偶有房事,男女雙方均應清洗性器官及外陰部,女性還應在同房後小便一次,利用尿液沖洗尿道,減少尿路感染機會,堅持每日清洗外陰部,勤換洗内褲;定期去醫院進行尿常規檢查,即使未出現尿路感染症狀,也應每半月最多一月檢查一次尿,以便及時發現尿液改變,得到治療,一旦發病,要及時在醫生指導下選擇恰當藥物進行積極治療。
老年人引起泌尿系統感染的因素
1.免疫功能減退:正常的免疫功能是機體健康的保證,它能對抗環境中對細胞衰退有影響的各種因素,從而防止細胞衰老和保持細胞的再生能力。老年人免疫功能逐漸減退,細胞免疫功能也随之減退。随着免疫功能的減退,老年人對細菌、病毒及真菌感染的抵抗力随之下降。
2營養狀态:老年人可出現消化腺萎縮、消化酶分泌減少。雖然老年人所需營養量較低,但維生素、微量元素等相對缺乏,可導緻機體抵抗力和應激能力下降。
3.慢性疾病:老年人中一些慢性疾病患者的泌尿系感染發病率明顯增加。各種神經系統疾病,如中風、老年性癡呆伴大便失禁緻個人不衛生。有糖尿病的女性病人易發生下尿路感染,且可繼發腎盂腎炎,可能與多形核白細胞功能異常、高血糖、反複發作陰炎、膀胱功能異常以及多次導尿等因素有關。
4,慢性前列腺炎:男性反複發作泌尿系感染與慢性前列腺炎有關。前列腺炎的感染途徑不是由身體其他部位的病竈經血運而到達前列腺,而主要是來自尿道感染或是感染的尿液經前列腺管返流進前列腺而引起。
5,排尿困難:常見的原因有:①尿道狹窄,主要是外傷或淋病性尿道狹窄;前列腺增生症或前列腺癌,約占男性尿路梗阻的75%;②盆腔肌肉松弛造成的子宮脫垂或膀胱膨出;④膀胱息室及腫瘤;⑤神經原性膀胱、中樞神經系統疾病、腦血管疾病繼發膀胱功能紊亂。尿路梗阻、尿潴留是引起老年性泌尿系感染最常見原因。
6.泌尿系結石:含有磷酸鎂铵或磷酸鈣的結石常隐藏細菌,難以根除,并引起反複泌尿系感染。此外結石還可以引起梗阻,造成敗血症及腎實質損害。
7.膀胱輸尿管返流:老年人出現膀胱輸尿管返流,則意味着有先天性畸形或嚴重的膀胱擴張。有返流者可使細菌由下尿路進入上尿路造成腎髒感染。
8.泌尿系引流管:老年人常需導尿、器械檢查和手術,往往導緻泌尿系感染。