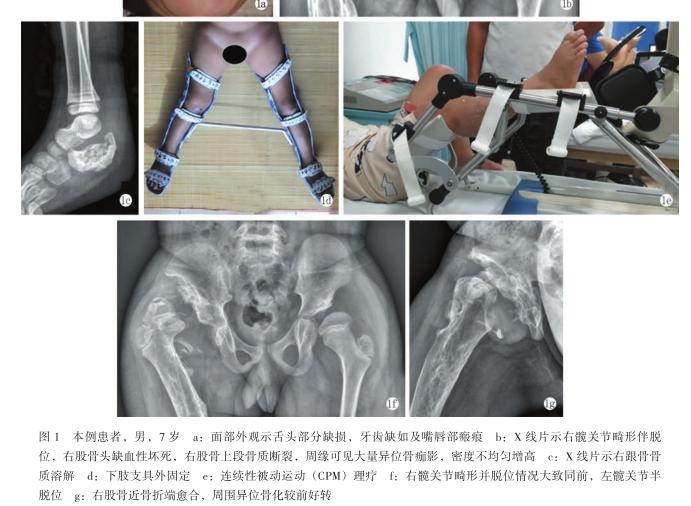
过敏性鼻炎哮喘综合症
诊断术语
早在上世纪60年代就观察到了过敏性鼻炎和过敏性哮喘之间的联系。流行病学调查证实,过敏性鼻炎患者中哮喘发病率较正常人高4-20倍,正常人群中哮喘病发病率约为2-5%,而过敏性鼻炎患者中哮喘的发病率则可高达20-40%,甚至有人认为60%过敏性鼻炎可能发展成哮喘病或伴有下呼吸道症状。鼻腔和支气管在解剖结构和生理功能上的连续性决定了过敏性鼻炎与哮喘病的关系。由此早有学者提出了“联合呼吸道”(United airways)、“过敏性鼻支气管炎”和“全气道炎症综合征”等概念,认为上下呼吸道疾病需要联合诊断和联合治疗。更有学者提出了过敏综合征(Atopic syndrome)的概念,认为应该从全身角度进行治疗。目前世界变态反应组织(WAO)及Allergy & Clinical Immunology International杂志和International Archives of Allergy and Immunology杂志正式提出采用过敏性鼻炎-哮喘征的诊断术语。
变态反应
由于过敏性鼻炎和哮喘病均是Ⅰ型变态反应,两者在病因、免疫学和发病机制等方面均非常相似,因此两者的诊断手段和治疗方法有许多相似之处,借助过敏性鼻炎-哮喘征这一新的诊断名称对两病进行联合诊断和联合治疗,可同时提高两病的诊断准确率和减少药物的重复使用,从而大大减少了误诊率和提高了临床疗效。
解剖和生理学基础
无论从解剖学还是生理学来看,鼻腔与支气管及肺的关系非常密切。呼吸道是指从鼻孔开始至呼吸性细支气管,其表面复盖纤毛上皮组织。上、下呼吸道在功能上是相互关联的,刺激鼻黏膜(如鼻黏膜激发试验)可引起气道反应性的改变。过敏性鼻炎患者的鼻内炎性分泌物可以经鼻后孔和咽部流入或吸入肺内,称为鼻后滴漏综合征。特别是仰卧位睡眠时鼻内炎性分泌物不知觉地流入气道,极可能是过敏性鼻炎发展为哮喘病(特别是夜间哮喘)的重要原因。呼吸方式的改变也是导致过敏性鼻炎和哮喘病关系密切的因素之一,由于鼻粘膜肿胀、鼻甲肥大和分泌物的潴留可导致鼻塞,使患者被迫从以鼻呼吸为主转变为以口呼吸为主,这样过敏原可以避开鼻黏膜屏障而直接进入下呼吸道而引发哮喘。
然而,上呼吸道和下呼吸道是有差异的。在上呼吸道,鼻腔的阻塞是由鼻黏膜的血管充血或鼻息肉导致的;而在下呼吸道,支气管通气功能障碍则主要是由支气管的环状平滑肌收缩和气道黏膜炎症水肿共同引起。在气流吸入的物理机制方面,上呼吸道的物理过滤功能,共鸣作用,散热和湿润功能,可使大于5-6微米的吸入颗粒阻挡在鼻腔,并使吸入支气管的空气保持湿润且接近37℃。上呼吸道物理功能的失调可导致下呼吸道稳态变化。在哮喘病人因用口过度换气,吸入高流量的冷空气,可降低FEV1并增加气道通气阻力。
发病机制
如鼻黏膜过敏性炎症和哮喘的支气管炎症通常由相同过敏原引起,其发病机制均与Ⅰ型变态反应有关,病理学均是以呼吸道嗜酸性粒细胞增高为特征的过敏性炎症。过敏性鼻炎-哮喘征患者对过敏原的易感性,即特应征(atopy)是哮喘病发病的主要因素,而体现哮喘病患者特应征的主要指标是体内的总IgE和特异性IgE水平增高。过敏性鼻炎-哮喘征的上呼吸道或下呼吸道过敏性炎症的发生发展与过敏性体质患者接触特异性过敏原的种类和浓度有关。季节性过敏原,如草或树木花粉可引起间歇性症状,即间歇性/季节性过敏性鼻结膜炎和/或哮喘。而常年存在的过敏原,如屋尘螨、霉菌和动物皮毛则更易引起哮喘和/或鼻炎的持续症状。在某种程度上,过敏原的致敏性与过敏原的颗粒大小有关,因为花粉通常直径约5微米大小,非常容易被上呼吸道的屏障所过滤,所以花粉过敏以上呼吸道症状为主,当患者出现鼻塞而改用口腔呼吸时,由于避开了上呼吸道的滤过功能,因此就可导致下呼吸道的症状。由于屋尘螨、霉菌孢子和宠物过敏原较小(直径约1微米)因此容易进入下呼吸道而诱发哮喘。
鼻和支气管粘膜的炎症在过敏性鼻炎和哮喘的发病机理中起关键性的作用。虽然在过敏性鼻炎和哮喘中存在着不同的炎症指标,但免疫病理学已经证实在上、下呼吸道的慢性过敏性炎症是相似的,有着相似种类的炎症细胞渗出如嗜酸性粒细胞、Th2细胞、肥大/嗜碱细胞以及IgE的参与,参与的细胞因子也是相似的,如IL-4,IL-5、IL-13、RANTES、GM-CSF和多种炎性介质等。
对吸入过敏原后的全身免疫学反应,过敏性鼻炎和哮喘是一致的:①过敏原可促进T淋巴细胞向Th2细胞转化,T淋巴细胞在启动和调节气道炎症反应中起主导作用,T细胞通过合成和释放细胞因子导致炎症细胞聚集到气道并活化,从而发挥其效应功能;②细胞因子种类和数量发生改变,如IL-4、IL-5、IL-13产生增多和γ-干扰素合成减少;③可使体内IgE水平增高,和其他过敏性疾病一样,体内总IgE水平和特异性IgE水平增高是过敏性鼻炎-哮喘征的主要特征和重要诊断指标,IgE水平的高低和特应征的严重程度呈正相关;④可使外周血嗜酸粒细胞和组织肥大细胞/嗜碱细胞增多。
在上述免疫学变化的基础上,与IgE结合的肥大细胞和嗜酸细胞,在接触过敏原后被激活,释放组织胺、白三烯和其他介质。这种反应在上呼吸道可引起速发性的鼻部刺激症状,如由神经介导的打喷嚏和流鼻涕,由血管充血引起的鼻塞等。在下呼吸道的速发症状是支气管痉挛和气道炎症损伤,引起咳嗽,痰多和喘息等。
目前有关过敏性鼻炎-哮喘征的研究焦点是局部发病机制,例如呼吸道局部IgE的合成机制和选择性T细胞的分化机制。这些局部机制决定着吸入过敏原后的炎症反应是在上呼吸道还是在下呼吸道表达。研究发现上皮细胞的脱落在支气管比在鼻腔更加明显。大多数哮喘患者在电镜下证实有气道重塑,但是鼻炎患者可以没有这么明显的变化而保持鼻黏膜的完整性。为什么鼻炎病人可以保持黏膜完整而哮喘病人则不能,其原因可能是鼻黏膜上皮细胞可以合成和释放具有关键作用的抗炎物质的能力,这些抗炎物质可抑制嗜酸性粒细胞引起的炎症损伤。
Marchand等对合并鼻炎的哮喘患者研究中发现,鼻粘膜和支气管粘膜的病理改变有许多相似之处,均有大量的嗜酸性细胞浸润、淋巴细胞增多、杯状细胞增生、上皮下微循环丰富和血浆的大量渗出。现代医学证实,过敏性鼻炎的上呼吸道过敏性炎症可向下呼吸道逐渐蔓延,并可相继发生过敏性咽炎、过敏性支气管炎和哮喘病,形成了全呼吸道过敏现象。由于过敏性鼻炎-哮喘征的上、下呼吸道同为过敏性炎症,仅仅是病变部位有所差异,加上解剖的连续性和病理生理的相似性,因此哮喘病的下呼吸道过敏性炎症实际上是过敏性鼻炎上呼吸道炎症的延伸。加之鼻与支气管之间相互存在着神经反射,如鼻-支气管反射(人或动物的鼻粘膜受到机械刺激时,可影响呼吸节律并使气道平滑肌紧张和腺体分泌增加,此现象称为鼻-支气管反射)等。根据以上原因,临床上提出了过敏性鼻炎-哮喘征的新概念。
诊断
简介
过敏性鼻炎-哮喘征的诊断和治疗应该分别参考WHO在2001年制定的过敏性鼻炎的工作报告和在2002年制定的哮喘病创议。前者包括《过敏性鼻炎对哮喘的影响》(Allergic rhinitis and its impact on asthma,简称ARIA)、《过敏性鼻炎的诊断和治疗指南》和ARIA手册;后者包括<<全球哮喘病防治创议>>(Global Initiative for Asthma,简称GINA)、《全球哮喘治疗和预防策略——NHLBI /WHO会议工作报告》等文件。
过敏性鼻炎(allergic rhinitis, AR)又称变应性鼻炎,是一种鼻黏膜慢性反应性炎症。免疫是人体的一种正常生理功能,人体可以通过这个功能来识别“自己”和“非己”成分,从而破坏和排斥进入人体的过敏物质,并抵抗“它”不希望的生物侵入以维持自身的健康,但是如果个体内的免疫系统过于亢进,产生了一些过激的反应则会引起过敏。而过敏性鼻炎就是自身的免疫系统过于亢进,从而引起的炎症。患者主要表现为鼻痒、阵发性连续喷嚏、大量水样鼻涕和鼻塞等症状。目前本病并不能完全治愈,但通过规范治疗可以控制症状。
典型的过敏病史
(1)典型的过敏病史(包括过敏性疾病家族史、本人婴幼儿湿疹或哮喘病史)和典型的临床症状
(2)临床症状:的主要表现为上、下呼吸道的过敏症状,包括鼻痒、喷嚏频频、流清鼻涕、鼻塞、咳嗽和喘息等症状。这些症状可突然发作,也可自行缓解或经治疗后较快消失。鼻部症状往往在早晨加剧,而哮喘往往在夜间加重。某些患者往往还伴有过敏性结膜炎的症状如眼痒、流泪等。
特异性免疫试验
随着过敏原的标准化,为大多数吸入性过敏原提供了令人满意的诊断性试剂,使变态反应性疾病的诊断水平大为提高。
包括过敏原皮肤点刺试验、血清过敏原特异性IgE测定、过敏原鼻黏膜或支气管激发试验以及生物共振过敏原检测等方法。这些特异性免疫试验不仅为过敏性鼻炎-哮喘征的诊断提供佐证,对判断患者的过敏原种类和对过敏原的过敏程度也有帮助。因此,所有怀疑过敏性鼻炎-哮喘征患者在有条件时均应检查特异性免疫诊断试验。
根据ARIA,过敏性鼻炎应按照发病的持续时间分为间歇性和持续性;按照症状是否对生活质量造成影响,分为轻度和中重度;并根据主要症状分为喷嚏流涕型和鼻塞型。根据GINA,哮喘病按照病情将哮喘病分为急性发作期(exacerbation)、慢性持续期(persistent);急性发作期分为轻、中、重和危重四度;慢性期分为间歇发作、轻度持续、中度持续和重度持续。
随着过敏性鼻炎-哮喘征这一概念的提出,通常将过敏性鼻炎-哮喘征的病情分为三个阶段:①单纯过敏性鼻炎,不伴气道高反应性也无哮喘;②过敏性鼻炎伴有气道高反应性,但无哮喘症状;③过敏性鼻炎伴有哮喘和气道高反应性。其实过敏性鼻炎能否发展为哮喘病,与接触过敏原的数量和浓度有密切关系。
并发症
1、憋气窒息:鼻腔经常性大量液体堵塞,当人入睡的时候,口部习惯性闭合,会引起人体憋气,严重可导致窒息。
2、变应性鼻窦炎:窦口粘膜水肿,导致鼻塞引流不通畅,且窦腔内渐生负压,此时患者多有头痛,如伴有感染,可有变应性鼻窦炎产生。
3、分泌性中耳炎:咽喉受累进而发生水肿,使咽口狭窄、阻塞,造成鼓室负压,中耳渗出性液体产生。
4、过敏性咽喉炎:患者也可出现咽喉发痒、咳嗽、或有轻度声嘶,严重者可出现会厌、声带粘膜水肿导致呼吸困难。
5、鼻息肉:反复鼻腔粘膜充血水肿致鼻息肉形成,阻塞鼻腔引起通气障碍,需手术切除方可完全治愈。
6、鼻出血:鼻痒导致人为过多捏揉,使得鼻粘膜损伤出血。