概述
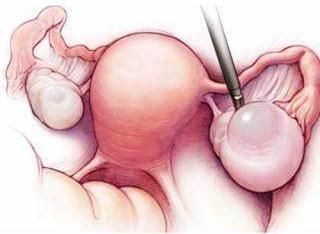
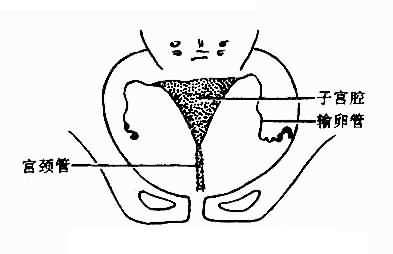
卵巢囊腫是卵巢内形成的充滿液體或固體的囊狀結構。卵巢腫瘤是女性生殖器常見腫瘤,一般在20~50歲女性當中多發,有各種不同的性質和形态,即一側性或雙側性、囊性或實性、良性或惡性,其中以囊性多見,有一定的惡性比例。腹腔鏡檢查可直接看到腫物的大體情況,可觀察整個盆腹腔,在可疑部位進行多點活檢并吸收腹液進行細胞學檢查可确定診斷及術後監護。但對巨大腫塊或粘連性腫塊患者禁忌施行,也無法觀察到腹膜後淋巴結。若囊腫為惡性的卵巢腫瘤,和其他腫瘤一樣,能制造和釋放抗原,激素及酶等多種産物,這些物質在患者血清中可通過免疫學,生化等方法測出,稱為腫瘤标志物,提示體内存在某種腫瘤。生理性囊腫會在幾個月經周期後自行消退,病理性囊腫則要對症治療。n
病因
遺傳因素
20%~25%的卵巢腫瘤患者有家族史
内分泌因素
卵巢是排卵、分泌性腺激素的重要器官,卵巢腫瘤多發生于生育年齡。臨床上很多卵巢囊腫患者和多囊卵巢綜合征患者的基本病理生理改變是卵巢産生過多雄激素,而雄激素的過量産生是由于體内多種内分泌系統功能異常協同作用的結果。
生活方式因素
長期的飲食結構、生活習慣不好、心理壓力過大,可以出現生理性卵巢囊腫和卵巢真性腫物。
環境因素
食物的污染,如蔬菜等使用的植物生長激素,如家畜家禽等配方飼養中瘦肉精類的激素成分。近年來我國随着生活水平的提高及飲食習慣的變化,及一部分中青年女性濫用諸如豐乳、減肥、及減緩衰老等的激素類藥物及滋補品,使卵巢腫瘤呈高發性、年輕化趨勢也有可能有關。
臨床表現
中等大以下的腹内包塊,如無并發症或惡變,其最大特點為可動性,往往能自盆腔推移至腹腔。惡性或炎症情況,腫物活動受限。包塊一般無觸痛,但如有感染等并發症,則不僅包塊本身有壓痛,甚至出現腹膜刺激症狀、腹水等。卵巢囊腫在臨床上多表現有小腹疼痛、小腹不适、白帶增多、白帶色黃、白帶異味、月經失常,而且通常小腹内有一個堅實而無痛的腫塊,有時性交會發生疼痛。當囊腫影響到激素分泌時,可能出現諸如陰道不規則出血或體毛增多等症狀。如果有以上症狀的患者建議及早進行調理治療。
檢查
妊娠試驗、胃鏡、纖維結腸鏡、彩色多普勒超聲、MRI、血清腫瘤标記物等,以及個别特殊情況下應用腹腔穿刺、腹腔鏡檢查、剖腹探查等。
腹腔鏡檢查
可直接看到腫物的大體情況,可觀察整個盆腹腔,在可疑部位進行多點活檢并吸收腹液進行細胞學檢查可确定診斷及術後監護。但對巨大腫塊或粘連性腫塊患者禁忌施行,也無法觀察到腹膜後淋巴結。
放射學診斷
MRI、CT等對腫瘤肝、肺及腹膜後淋巴結等轉移診斷有幫助。腹平片有助于腸梗阻的診斷。
其他
若囊腫為惡性的卵巢腫瘤,和其他腫瘤一樣,能制造和釋放抗原,激素及酶等多種産物,這些物質在患者血清中可通過免疫學,生化等方法測出,稱為腫瘤标志物,提示體内存在某種腫瘤。
- 抗原标志物CA125是卵巢腫物較敏感的腫瘤标記物。AFP是内胚窦瘤的最好腫瘤标志。未成熟畸胎瘤AFP值也可升高,AFP的升高常先于臨床體征,它在診斷和監護方面都具有重要意義。激素标志物絨毛膜促性腺激素β亞單位(β-hCG)是妊娠滋養細胞疾病特異性很高的标志物,卵巢絨癌患者血清濃度也往往升高。顆粒細胞瘤及卵泡膜細胞瘤患者雌激素水平上升。30%的睾丸母細胞瘤患者尿17-酮類固醇的排出量增高。酶的标志物/乳酸脫氫酶(LDH)在卵巢惡性腫瘤患者的排出量增高。
診斷
卵巢囊腫的診斷往往因腫瘤的大小、性狀不同而有難易之别,詳細詢問病史時不僅注意生殖器官,并需注意全身情況與其他重要器官的有關病史;結合臨床表現與體檢,除注意腫瘤本身的特征外,尚應了解全身情況,故不僅婦科檢查,而全身檢查,特别是腹部檢查亦極重要。必要時借助其他輔助診斷方法,再結合病史經過全面分析後,方能得到正确的診斷。
卵巢囊腫患者可能有腹部包塊史,而并無嚴重的症狀或其他對于身體的影響的表現;通過腹部視診、觸診及雙合診,一般能查清子宮及腫塊的邊界及活動度。
并發症
蒂扭轉
當出現急性蒂扭轉的時候,身體的血液循環會發生障礙,會讓囊腫出現腫脹、出血、感染以及壞死等現象。并且會出現突發性的下腹劇烈疼痛,惡心、嘔吐以及在按壓腹部的時候會出現疼痛感。另外,囊腫的破裂會分為自然破裂和外傷破裂兩種,破裂後的疼痛取決于囊腫内液體的量,一般漿液性囊腫破裂後,隻是會出現輕度腹痛,而如果是皮樣囊腫破裂,對腹膜的刺激會比較大,就會出現劇烈腹痛。
囊腫破裂
分為自發性破裂和外傷性破裂(腹部重擊、性交等),具體表現為劇烈腹部疼痛、惡心嘔吐等,當囊腫體積越大時,破裂風險越高。
感染
此現象較為少見,多繼發于扭轉及破裂。
惡變
腫瘤生長迅速尤其在雙側,應考慮惡變的可能,可結合腫瘤指标等輔助檢查,部分絕經女性形成卵巢囊腫可能具有較高的惡變風險。
治療
對良性、非贅生性、囊腫的直徑大小在5厘米以内,又無任何症狀的卵巢囊腫,不必作特殊處理,大部分可被機體吸收,自然消失。如果囊腫的大小超過5厘米,定期觀察時有發展趨勢,或囊腫發展快、增大明顯,則應入院手術治療。手術為卵巢囊腫切除術,輸卵管卵巢切除術,附件及全子宮切除。
保守治療
一般來說,如囊腫直徑小于5厘米,又無證據提示腫瘤的話,可采取中醫保守治療;對于診斷出卵巢内有混合性包塊的時候,其治療女性卵巢囊腫的方法可以根據情況先進行保守治療一到兩個療程,然後再複查B超,如果有縮小的話可以不手術,如果沒有改變或者是甚至有長大,就必須進行手術了。
手術治療
- 良性卵巢囊腫的手術治療:
①卵巢囊腫切除術 此種患者多無月經障礙,甚至有合并妊娠者,有的一側腫瘤較顯着,則可行患側輸卵管卵巢切除術。
②輸卵管卵巢切除術 一側卵巢囊腫發生于年齡較大(45歲以上)患者,雙側卵巢囊腫多行一側或雙側輸卵巢切除術,患者周身情況不能勝任或炎症嚴重者常行全子宮切除術,值得注意的是關于較大卵巢囊腫的手術處理,應不計切口大小,以完整切除為宜,以免破患者脈搏内容物溢入腹腔或切口,術中要注意患者脈搏呼吸,血壓的變動,必要時加速輸液或輸血,輸氧,更要預防早期發現急性胃擴張,麻痹性腸梗阻以及由此而引起的水,電解質平衡失調與血液化學改變。
③附件及全子宮切除 發生于近絕經期或絕經期婦女的一側或雙側卵巢囊腫,患者全身情況不能勝任,均以行雙側附件及全子宮切除為宜,但會嚴重影響内分泌失調。
2.惡性卵巢囊腫的手術治療:
①多數患者就診時多已達晚期,因此要盡一切可能切除原發囊腫及所能見到的盆,腹腔轉移竈。由于卵巢惡性囊腫常與子宮,附件粘連或浸潤,渾然一體,且緊貼盆腹膜,故現多采取卷地毯式或包餃子式将子宮與腫瘤連同盆腹膜整塊切除,又如大網膜切除,部分腸切除,部分膀胱,輸尿管切除。
②對于合并腹水的卵巢惡性腫瘤,不論是否全部切除,均宜在腹腔内留置導管,以便術後腹腔内注射抗癌藥劑或放射性膠體金或膠體磷。
妊娠處理
卵巢囊腫合并妊娠較常見,但惡性腫瘤少見妊娠。妊娠期合并卵巢囊腫較非孕期危害更大。妊娠合并良性卵巢腫瘤以成熟性畸胎瘤及漿液性(或粘液性)囊腺瘤居多,占妊娠合并卵巢腫瘤的90%,惡性者以無性細胞瘤及漿液性囊腺癌多。若無并發症,妊娠合并卵巢腫瘤一般無明顯症狀。早孕時三合診即能查得。中期妊娠以後不易查出,需依靠病史及B超診斷。早孕時腫瘤崁入盆腔可能引起流産,中期妊娠時易并發蒂扭轉,晚期妊娠時若腫瘤較大可導緻胎位異常,分娩時可引起腫瘤破裂,若腫瘤位置低可梗阻産道導緻難産。妊娠時盆腔充血,可能使腫瘤迅速增大,促使惡性腫瘤擴散。
早孕合并卵巢囊腫,可以等待至妊娠3個月後進行手術,以免誘發流産,妊娠晚期發現者,可等待至足月,臨床後若腫瘤阻塞産道即可行剖宮産,同時切除腫瘤。若診斷或疑為卵巢惡性腫瘤,應盡早手術,其處理原則同非孕期。
預防
- 定期進行婦科檢查,由于很多婦科疾病在早期缺乏明顯的臨床症狀,所以定期的婦科檢查,如子宮彩超、附件彩超、婦科内檢、陰道鏡檢查等可以有效的了解自身的身體狀況。女性朋友尤其是30歲以上的女性或有家族疾病史的女性,應定期去醫院進行檢查,以預防囊腫,做到早發現與早治療。注意個人衛生及伴侶衛生問題,注意會陰處的衛生,定期做好清潔的工作,避免細菌的滋生,勤換内褲,養成良好的生活習慣。應加強體育鍛煉,以增強體質。不要濫用保健品,更加不能用保健品來替代藥物治療。易擾亂激素的分泌,從而誘發卵巢囊腫的發生。經期及産褥期應注意保暖,避免受寒。在日常生活中要了解婦科體檢的重要性,定期進行婦科檢查,由于卵巢囊腫在早期缺乏明顯的臨床症狀,所以定期的婦科檢查可以有效的了解自身的身體狀況,如果存在月經紊亂和腹痛、腹脹的情況,則需要及時就醫,查明原因,并遵醫囑進行檢查。