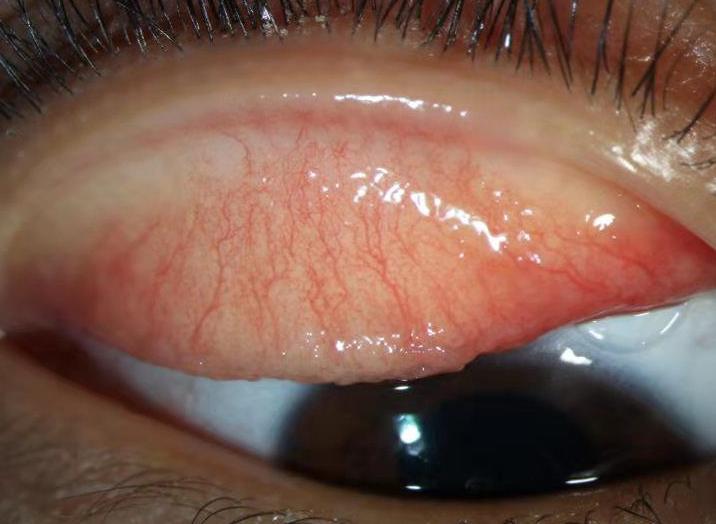
简介
小儿尿路感染就是小儿泌尿系统发生感染,尿路感染是小儿泌尿系统的常见病之一,小儿由于泌尿器官解剖结构的特点,有些器官尚未发育完全,故在受到感染就会有不同的表现。n
婴儿尿路感染中,男婴明显多于女婴,男女之比大约为十比一,这主要是与男婴的包皮有污垢及尿路畸形多于女婴有关。n
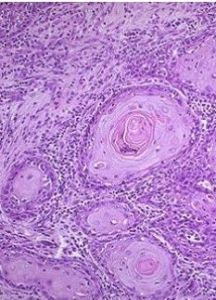
尿路感染的特征很不典型,婴儿期尿路感染往往以高热期,与呼吸道感染十分相似,也还伴有消化道和神经系统症状,可表现为体重不增、食欲不振、呕吐、腹泻和发热,甚至惊厥,很少出现尿频等尿路症状,往往被误诊上呼吸道感染,婴儿腹泻甚至颅内感染,因婴幼儿不易收集尿标本,膀胱穿刺培养对确诊帮助较大。
发病原因
各种病原微生物即为尿感的病因,大肠杆菌占75%~90%,大肠杆菌(Escherichia coli,E.coli)革兰氏阴性短杆菌,大小0.5×1~3微米。周身鞭毛,能运动,无芽孢。能发酵多种糖类产酸、产气,是人和动物肠道中的正常栖居菌,婴儿出生后即随哺乳进入肠道,与人终身相伴,其代谢活动能抑制肠道内分解蛋白质的微生物生长,减少蛋白质分解产物对人体的危害,还能合成维生素B和K,以及有杀菌作用的大肠杆菌素。正常栖居条件下不致病。但若进入胆囊、膀胱等处可引起炎症。在肠道中大量繁殖,几占粪便干重的1/3。兼性厌氧菌。在环境卫生不良的情况下,常随粪便散布在周围环境中。若在水和食品中检出此菌,可认为是被粪便污染的指标,从而可能有肠道病原菌的存在。因此,大肠菌群数(或大肠菌值)常作为饮水和食物(或药物)的卫生学标准。(国家规定,每升饮用水中大肠杆菌数不应超过3个)大肠杆菌的抗原成分复杂,可分为菌体抗原(O)、鞭毛抗原(H)和表面抗原(K),后者有抗机体吞噬和抗补体的能力。根据菌体抗原的不同,可将大肠杆菌分为150多型,其中有16个血清型为致病性大肠杆菌,常引起流行性婴儿腹泄和成人肋膜炎。大肠杆菌是研究微生物遗传的重要材料,如局限性转导就是1954年在大肠杆菌K12菌株中发现的。莱德伯格(Lederberg)采用两株大肠杆菌的营养缺陷型进行实验,奠定了研究细菌接合方法学上的基础,以及基因工程的研究。
其次为肺炎克雷白杆菌、变形杆菌、产气杆菌和产碱杆菌,近年来革兰阳性球菌的比例升高,如肠链球菌和葡萄球菌。在泌尿道梗阻、结构异常、尿路结石、膀胱输尿管反流和神经源性膀胱的基础上并发的尿感可为一种以上细菌的混合感染。由器械操作诱发尿感的细菌可为肠道细菌和铜绿假单胞菌。真菌感染可能继发于糖尿病的留置导尿、免疫缺陷病或类固醇、广谱抗生素或其他免疫抑制剂的治疗过程中。病毒感染,特别是腺病毒可引起出血性膀胱炎。
发病机制
正常泌尿道通过以下机制有抗感染作用:
①定期排尿将细菌冲洗出尿道。
②泌尿道黏膜产生的分泌型IgA及膀胱黏膜移行上皮细胞分泌的黏附分子(mucin),可有效减少细菌的黏附。
③尿中有IgA、溶菌酶、有机酸等抗菌物质。
所以只有在诱因存在,才为易发尿感的原因。
尿反流机制:输尿管分腹段、盆腔段和膀胱段,正常输尿管进入膀胱呈一钝角,向内、向下进入膀胱壁有一定的斜度和长度,输尿管膀胱连接处是由肌肉筋膜鞘组成,输尿管膀胱开口呈斜行裂隙状,起瓣膜作用。
尿反流机制分5级
①Ⅰ级:反流仅见于输尿管。
②Ⅱ级:反流至肾盂、肾盏。
③Ⅲ级:输尿管轻~中度扩张与扭曲,肾盏中度扩张,穹隆无或轻度变钝。
④Ⅳ级:输尿管中度扩张,穹隆角完全消失。
⑤Ⅴ级:输尿管显著扩张与扭曲,肾盂肾盏显著扩张,多数肾盏不见乳头压迹。
主要通过上行和血行感染,邻近器官感染的直接侵犯少见。
1.上行感染:婴儿用尿布,外阴容易受粪便污染是婴幼儿容易发生上行性感染的原因之一。正常小儿尿道有少许细菌存在,正常输尿管蠕动可使尿液注入膀胱;女孩尿道短,上行感染机会比男孩多。当机体抵抗力下降或尿道黏膜损伤时细菌可入侵或沿尿道上行引起膀胱、肾盂和肾间质的感染。以下因素可促发上行感染:
(1)小儿解剖生理特点:小儿输尿管管壁肌肉弹力纤维发育不全,长而弯曲,易于扩张,蠕动力弱,尿流不畅。
(2)病原菌:病原菌的致病力也是影响尿感的主要因素。以大肠埃希杆菌为例,大肠埃希杆菌菌体表面有许多P菌毛,能特异地与泌尿道上皮细胞表面的特异受体结合,使菌体紧密黏附于泌尿道上皮,避免被尿液冲洗,得以在局部繁殖引起上行感染。
(3)膀胱输尿管反流(vesico-ureteral reflux,VUR):当输尿管进入膀胱的角度改变、在膀胱壁内行程太短、输尿管末端环形和纵行肌纤维数量和分布异常或输尿管膀胱开口的先天异常,以及脊髓脊膜膨出所致的神经源性膀胱均可引起输尿管膀胱反流。尿液反流的危害在于可造成上行性尿感反复发作引起肾瘢痕,而且,Ⅲ级以上的尿反流也可因肾盏内压力过高引起肾内反流和肾间质损害。两者同时或单独存在均可致慢性肾功能衰竭。
婴儿期下尿道神经发育不成熟,在膀胱充盈期和排尿期产生的逼尿肌功能亢进,使膀胱内压增高,改变了膀胱壁和输尿管交界处的解剖关系也引起VUR,但为暂时性。
(4)其他先天畸形和尿路梗阻:如肾盂输尿管连接处狭窄、后尿道瓣膜、肾盂积水、多囊肾等均可使引流不畅而继发感染。此外,还可由神经源性膀胱、结石、肿瘤等引起梗阻。
2.血行感染:血行感染以新生儿多见。在败血症或其他病灶引起的菌血症时,细菌经血流进入肾皮质和肾盂引起尿感。
症状
小孩尿路感染的症状与成人一样,总体上分为泌尿系统局部症状和全身症状。局部症状包括尿频、尿急、尿痛,全身症状包括乏力、呕吐、恶心、发烧,甚至出现严重的并发症。具体症状如下:n
1、局部症状:成人多表现为尿频、尿急、尿痛,即感染后出现小便急、痛,甚至红肿。儿童根据年龄不同,表现不一样,比如新生儿不会讲话,会表现小便时哭闹,甚至不吃不喝;对年龄较大的患儿,比如3岁以上患儿在排尿时会哭,会表明尿道不适或疼痛,男孩可能会经常用手抓局部。所以作为家长和医生,一定要注意询问儿童的特殊表现,不一定表现为典型的尿频、尿急、尿痛。对于7-8岁的患儿,会明显反映小便憋不住,小便疼痛,甚至出血;n
2、全身症状:年龄越小,全身症状越重,发烧、恶心、乏力会表现比较突出,这也是儿童尿路感染难以诊断和容易误诊的原因之一。年龄越小的小孩不会表述,发烧可能误诊为其他的疾病进行治疗。n
因此,对于儿童尿路感染来说,一定要早期诊断和精准的治疗。对于有泌尿系统畸形的患者,还有其他的特殊表现,一定要及时认真的发现,以免对尿路感染造成漏诊,从而得到及时的治疗。
诊断
(1)中段尿检查(即排尿开始的一部分弃去,取中间一段的尿),在显微镜下每个高倍视野中如果白细胞超过5个则认为异常,如果见到成堆的白细胞则更有价值。当膀胱炎时可以有血,蛋白为微量或阴性,
(2)中段尿培养和细菌计数,药物敏感试验,即清洁及消毒外阴和尿道口后,取中段尿细菌培养,这样可以明确尿内有无细菌。如有,属于哪一种细菌,然后根据菌落计数,细菌多于10万/毫升为感染。1000-10万/毫升为可疑,少于1000为污染。如果细菌接着阳性,要作细菌的药物敏感试验,根据结果选用药物。中段尿培养最好在用药治疗之前进行,因为用药之后能药物将尿中的细菌杀死或抑制,得出阴性的培养结果而误认为不是尿感。
检查
如果你怀疑宝宝有尿路感染,一定要赶快带他去医院。医生会询问宝宝的症状,并给他做尿路感染检查。医生还可能会询问你们的尿路感染家族史,因为尿路感染可能存在遗传倾向。
如果医生怀疑宝宝有尿路感染,他需要对宝宝的尿液采样做尿液培养检查。这对帮助医生确诊尿路感染以及确定是什么细菌引起了感染非常重要,因为这样才能使用正确的抗生素来治疗尿路感染。
对宝宝做尿液采样的困难在于医生需要“无菌尿”,也就是没有被细菌污染的尿样。而细菌总是存在于宝宝的皮肤上,对于还不能自主控制排尿或不能按照特殊要求排尿的小婴儿或幼儿来说,采集尿液做这种尿路感染检查是很困难的。
医生采集尿液样本时,可能会把一个塑料袋放在你宝宝的外生殖器上,但这样做仍然不能完全避免皮肤细菌的污染,因此,用这种尿液样本做的尿路感染检查有时并不十分准确。
也有可能医生会用导管来获取合格的尿液样本。他会先用消毒剂清洁宝宝的外生殖器皮肤,然后在消毒区域铺一块小毛巾。接下来,医生会将一根导管向上通过尿道插入膀胱,直接从膀胱取尿。这是一个安全的常规操作过程,大概只需要1分钟时间。有些孩子对这个过程很紧张,但有些孩子并不是很在意。另外,还有一种不是很常用的方法是:将一根针插入下腹部,直接从膀胱收集尿液来做尿路感染检查。
采集好尿样后,可能需要等一两天,才能得到化验结果,但如果医生从最初的结果证实有尿路感染,可能会立即开始治疗。
医生也可能建议进行其他检查,因为尿路感染可能预示宝宝的尿路系统有问题。引起尿路感染的原因包括泌尿道阻塞和膀胱输尿管反流(即尿液从膀胱反流入肾,简称VUR)。在发生尿路感染的婴幼儿中,30%~40%的宝宝患有膀胱输尿管反流症状。
医生可能会建议宝宝做下列检查,确认他是否是因为尿路异常引起感染:
•超声波检查,利用声波显示肾和膀胱的图像。
•排泄性膀胱尿道造影(VCUG),这项检查能够显示尿液是否从宝宝的膀胱反流入肾。在检查过程中,需要使用X射线,然后用一根导管经尿道插入膀胱,通过这个导管向膀胱内注入一种液态造影剂,当膀胱充盈和宝宝排尿时需要再用X射线来观察造影显像,这个过程需要大概20分钟。
•核素扫描,与排尿膀胱尿道造影类似,但需要使用放射性液体。
预防
宝尿路先天畸形发生率较高,加之生理上的特点,所以容易反复引起尿路感染,因此,预防宝贝尿路感染非常重要。
1、从孕早期就开始预防
孕妈咪在怀孕早期应注意预防感染、保持身心健康,让胎儿的泌尿器官健康发育。如果在孕期出现羊水较少的现象时,应该警惕胎儿肾脏发育出现异常,及早做B超确定诊断,以采取适宜的处理方法。
2、宝宝出生后合理喂养
宝宝的肾功能尚未完全成熟,一般在1岁至1岁半时才能达到成人水平。3个月以内的宝宝,食物中最好不要加盐:3个月以后可以吃稍稍带一点点咸味的食物,6个月以上逐渐增加一点点盐,但每天不能超过1克,以免损害肾脏功能。
3、腹泻时恰当进行补液
腹泻是3岁以内宝宝的常见病,发病时容易身体脱水,需要积极进行补液。但补液一定要在医生指导下合理进行,既要避免身体脱水,又要避免补液过度引起水肿,对尿路造成不必要的损害,诱发尿路感染。
4、不明原因的发烧应及早去就医
泌尿器官先天畸形如能早期诊断,及时手术矫治,可减少对宝贝生长发育的影响。因此,当宝宝反复出现不明原因的发烧时,一定要警惕是否存在尿路先天畸形,及早去医院做尿液常规检查。
5、注意会阴护理以免尿路感染
宝宝的尿路容易感染,妈咪要做好护理,特别要注意会阴部的清洁。对于周岁的宝宝,除了要勤洗勤换尿裤、尿布,每次大小便后都要清洗宝宝的小屁屁外,还应注意清洗方法,即由前向后清洗外阴,然后再清洗肛门,女婴更应注意这一点。对于1岁以上的宝宝,也应每天清洗外阴。提醒一点,给男孩清洗外阴时,一定要扒开阴茎包皮,把隐藏在里面的污垢洗净。无论是男孩还是女孩,都应尽早穿封裆裤。
预后
儿童尿路感染的预后则与成人单纯性尿路感染的预后不同,目前,大多数学者认为,尿路感染引起的肾损害大多数发生在儿童期,且常在5岁以前,通常伴有解剖或功能上的异常,尤其是伴有膀胱输尿管逆流。一些报道认为:儿童发生症状性尿路感染,且伴有膀胱输尿管逆流者,给予长疗程低剂量抗菌疗法,可以减少肾疤痕的形成。
鉴别诊断
婴幼儿急性肾盂肾炎常以急性感染中毒症状为主要表现,而缺乏泌尿系统的特殊症状,故在发热性疾病的诊断过程中应警惕尿感的可能,并注意与其他系统的急性感染做鉴别。急性肾盂肾炎严重者可合并败血症,特别是在新生儿和有阻塞性肾病者,故有明显感染中毒症状及血白细胞20×109/L~25×109/L的患者,应做血培养。除尿感外,急性肾小球肾炎病程中可有暂时性尿白细胞增多,但有血尿、水肿和高血压;急性间质性肾炎和狼疮性肾炎亦有白细胞尿,均应结合临床症状和相关检查作鉴别诊断。对一般抗菌治疗无效应和尿细菌培养多次无细菌生长的尿感,尚应结合胸片、OT试验、尿沉渣找抗酸杆菌、结核培养和静脉肾盂造影等除外泌尿系结核。蛲虫病和无良好卫生护理的儿童,包茎、会阴炎症亦可出现尿频、尿急症状,但尿白细胞正常或只略为增多,尿培养结果不符合尿感。经驱虫、加强外阴护理和局部处理可缓解症状,不必口服抗生素。
并发症
可引发高热惊厥、败血症,反复感染可致慢性高血压和慢性肾功能衰竭等。
治疗
(一)治疗
1.一般治疗:急性期卧床休息,多饮水,饮食易消化,含足够热能和蛋白质。
2.抗感染治疗
(1)药物选择:细菌性尿感根据尿感的定位诊断及病原选药:
①上尿路感染选用血和肾浓度高的药物,下尿路感染选用尿浓度高的药物。
②根据检查的病原菌及其药物敏感试验选药。
③尽可能用低毒的药物。婴幼儿应采取积极有效的治疗,如伴有呕吐、神萎者,建议静脉用药。头孢类抗生素,特别是第二、三代头孢菌素,有较好的效果,因氨苄西林(氨苄青霉素)耐药菌株有增多趋势,已有被阿莫西林/克拉维酸钾(安美汀)替代趋势。氨基糖苷类静脉滴注要慎用,时间不可长。喹诺酮类药物抗菌作用较强,但7岁以下小儿慎用。磺胺甲噁唑(SMZ)、呋喃妥因(呋喃坦啶)适用于下尿路感染的治疗,一般用药5~7天。对真菌引起的尿路感染可用抗真菌药。
(2)疗程:由于儿童膀胱炎和肾盂肾炎临床上不易区分,新生儿和小婴儿尿路感染合并畸形的比例较高,短程疗法,包括单剂量疗法和3天疗法,在儿童中均不宜推广。采用短程疗法的急性尿路感染儿童,其复发率和重新感染的机会均大于2周左右的常规疗法。只有年龄大于5岁,尿路没有畸形,才考虑采用短程疗法。急性初次上尿路感染经有效抗菌治疗,多于2~3天热渐降,尿常规迅速恢复正常,常规疗程为2周。对治疗恢复不顺利者应根据尿培养及药敏试验及时更换抗生素,疗程需4~6周。初次尿感痊愈后第1,2,3,6,12个月应随访中段尿培养及菌落计数至少1年。
(3)复发和再感染的治疗:急性尿路感染经合理抗菌治疗,多数于数天内症状消失、治愈,但有50%的患儿可有复发,多在治疗后1个月内出现。
常见的原因有:
①抗菌药物选择不当:包括未选用针对致病菌敏感的药物和仅选用了肾组织内浓度低的药物,因而达不到有效的杀菌目的。
②出现了耐药菌株:这在初次感染的病人很少见,如初次治疗后72h症状和菌尿未消失,应及时按药敏结果更换抗生素。
③L-型细菌:占肾盂肾炎复发的20%,根据其仅能在肾髓质高渗条件下生存,可通过多饮水来降低肾髓质渗透压破坏其生存环境,同时选用红霉素和氯霉素等抑制蛋白质合成的药物重新治疗。
④尿路结石:尿路结石的存在可为细菌提供有效的庇护所,逃脱抗菌药物的杀灭作用而得以幸存,常在治疗中止后,成为复发的病因。
⑤病原菌:除大肠埃希杆菌外,变形杆菌是最常见的致病菌。在1岁以上的男童,初次感染的致病菌也以变形杆菌为主,对这些病人应按药敏选用抗生素,剂量要大,疗程要长,至少在6周以上。
(4)无症状性菌尿的治疗:无症状性菌尿大多不需治疗,因为抗菌治疗并不能降低再感染的发生率。不过,如果患儿合并有尿路梗阻、膀胱输尿管反流等尿路畸形,或继往感染留下肾内陈旧性瘢痕,则应给予积极治疗。否则,菌尿、并存畸形可促进旧瘢痕的发展和新瘢痕的形成,导致肾脏功能受损,肾性高血压形成,直至终末期肾功能衰竭。无症状菌尿的治疗,先采用10~14天常规疗法,菌尿转阴后,给予小剂量长期预防,药物选择、剂量和疗程与再感染病人的预防相同。
(5)慢性肾盂肾炎的治疗:慢性肾盂肾炎常有肾皮质瘢痕形成,并伴有肾乳头和肾盂肾盏的变形扩张,或持续的肾功能损害和肾脏挛缩。慢性肾盂肾炎大多伴有膀胱输尿管反流,少数有尿路梗阻,不伴畸形者极少见。慢性肾盂肾炎的治疗包括内科保守治疗和外科治疗。对于有尿路畸形者或尿路梗阻者,应尽早手术。
(6)尿路畸形的治疗:输尿管肾盂连接处狭窄或肾结石引起的肾盂积水,后尿道瓣膜和膀胱输尿管反流Ⅲ级以上,应予手术治疗。
(二)预后对于大多数慢性尿路感染患儿,随着尿路畸形的矫正和积极的抗感染治疗,尿路感染急性发作的次数可明显降低,肾瘢痕形成的风险减少。仅少数起病年龄早,就诊时已有广泛肾瘢痕形成的慢性尿路感染的小儿,会发展成高血压、进行性肾损害,直到慢性肾功能衰竭。所以,对儿童,尤其婴幼儿的尿路感染要引起足够的重视。
护理
防秋燥,“吃”、“喝”都重要
进入秋季,最先感受到的就是秋天的燥气。中医讲“秋主燥”,“秋燥”除了易伤肺之外,也容易耗人津液,而出现口干、唇干、鼻干、咽干及大便干结、皮肤干裂等情况。我国民间素有“春夏养阳,秋冬养阴”的说法,是说秋季阴盛于外而虚于内,若不能养阴就易生热病,就是我们老百姓说所的“上火”。不注意预防秋燥,泌尿系统感染就会“趁机发难”。
一提起“燥”,很多人首先想到的就是要多喝水。其实,对于预防秋燥来说,“吃”和“喝”都很重要,而且“喝”也不单单指的是喝水。
在吃方面,可适当地多吃一些富含维生素的食品,也可选用一些宣肺化痰、滋阴益气的中药,如百合、杏仁等,对缓解“秋燥”多有良效。在坚持平衡膳食的前提下,应适当向能养阴、生津、性味甘润的食品倾斜。具体说来,一是清热祛燥的粗粮杂豆类,如麦片、黄小米、玉米、绿豆、白芸豆等;二是应季的蔬果类,如萝卜、绿叶蔬菜、芋头、南瓜、黄瓜、梨、柿子、葡萄、柑橘、大枣、荸荠等;三是滋阴润燥的荤食类,如鸭肉、河鱼、河虾等。
秋季要多喝水,这是毋庸置疑的。但如果我们只喝白开水,有时并不能完全抵御秋燥带给我们的负面效应,因为水分进入人体后,很快就会被蒸发或排泄出体外。这时,可以用“朝盐水,晚蜂蜜”的方法“喝走”秋燥。方法很简单,就是每天早上空腹喝一杯凉的盐水,晚上睡前喝一杯温的蜂蜜水。这样既能补充人体水分,还能防止因秋燥所引起的便秘,是秋季养生防燥的好方法。