病因
妊娠30周以前,臀先露較多見,妊娠30周以後多能自然轉成頭先露。臨産後持續為臀先露的原因尚不十分明确,可能的因素有:
1、胎兒在宮腔内活動範圍過大羊水過多、經産婦腹壁松弛以及早産兒羊水相對偏多,胎兒易在宮腔内自由活動形成臀先露。
2、胎兒在宮腔内活動範圍受限子宮畸形(如單角子宮、雙角子宮等)、胎兒畸形(如腦積水等)、胎及羊水過少等,容易發生臀先露。
3、胎頭銜接受阻狹窄骨盆、前置胎盤、腫瘤阻塞盆腔等,也易發生臀先露。
在胎體各部中,胎頭最大,胎肩小于胎頭,胎臀最小。頭先露時,胎頭一經娩出,身體其他部位随即娩出。而臀先露時則不同,較小且軟的臀部先娩出,最大的胎頭卻最後娩出,為适應産道的條件,胎臀、胎肩、胎頭需按一定機制适應産道條件方能娩出,故需要掌握胎臀、胎肩及胎頭3部分的分娩機制。
(1)胎臀粗隆間徑銜接于骨盆入口右斜徑上。
(2)胎臀經内旋轉後,粗隆間徑與母體骨盆出口前後徑一緻。
(3)前髋自恥骨弓下娩出,臀部娩出時粗隆間徑與骨盆前後徑一緻。
(4)胎臀娩出後順時針方向旋轉,胎臀轉向前方。
(5)胎頭矢狀縫銜接于骨盆入口的左斜徑上(6)胎頭入盆後矢狀縫沿骨盆左斜徑下降。
(7)枕骨經内旋轉達恥骨聯合下方時,矢狀縫與骨盆出口前後徑一緻。
(8)枕骨下凹達恥骨弓下時,胎頭俯屈娩出,此時胎頭矢狀縫仍與骨盆出口前後徑一緻。
症狀
1、臨床表現孕婦常感肋下有圓而硬的胎頭。由于胎臀不能緊貼子宮下段及宮頸,常導緻子宮收縮乏力,宮頸擴張緩慢,緻使産程延長。
2、腹部檢查子宮呈縱橢圓形,胎本縱軸與母體縱軸一緻。在宮底部可觸到圓而硬、按壓有時有浮球感的胎頭;在恥骨聯合上方可觸到不規則、軟而寬的胎臀,胎心在及左(或右)上方聽得最清楚。
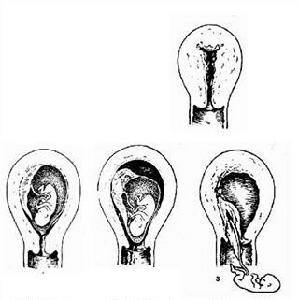
3、肛門檢查及陰道檢查肛門檢查時,可觸及軟而不規則的胎臀或觸到胎足、胎膝。若胎臀位置高,肛查不能确定時,需行陰道檢查。陰道檢查時,了解宮頸擴張程度及有無臍帶脫垂。若胎膜已破可直接觸到胎臀、外生殖器及肛門,此時應注意與顔面相鑒别。若為胎臀,可觸及肛門與兩坐骨結節連在一條直線上,手指放入肛門内有環狀括約肌收縮感,取出手指可見有胎糞。若為顔面,口與兩顴骨突出點呈三角形,手指放入口内可觸及齒龈和弓狀的下颌骨。若觸及胎足時,應與胎手相鑒别(圖1)。
4、B型超聲檢查能準确探清臀先露類型以及胎兒大小、胎頭姿勢等。
根據兩下肢所取的姿勢分為:
1、單臀先露或腿直臀先露(frankbreechpresentation)胎兒雙髋關節屈曲,雙膝關節直伸,以臀部為先露。最多見。
2、完全臀先露或混合臀先露(completebreechpresentation)胎兒雙髋關節及膝關節均屈曲有如盤膝坐,以臀部和雙足為先露。較多見。
3、不完全臀先露(incompletebreechpresentation)以一足或雙足、一膝或雙膝或一足一膝為先露。膝先露是暫時的,産程開始後轉為足先露。較少見。
孕婦常感肋下有圓而硬的胎頭。由于胎臀不能緊貼子宮下段及宮頸,常導緻子宮收縮乏力,宮頸擴張緩慢,緻使産程延長。
對母體的影響胎臀形狀不規則,不能緊貼子宮下段及宮頸,容易發生胎膜早破或繼發性子宮收縮乏力,使産褥感染與産後出血的機會增多。若宮口未開全強行牽拉,容易造成宮頸撕裂甚至延及子宮下段。
對胎兒的影響胎臀高低不平,對前羊膜囊壓力不均勻,常緻胎膜早破,臍帶容易脫出,臍帶受壓可緻胎兒窘迫甚至死亡。由于後出胎頭牽出困難,可發生新生兒窒息、臀叢神經損傷及顱内出血。
檢查
1、B超;
2、胎心音監護儀。
治療
1、妊娠期于妊娠30周前,臀先露多能自行轉為頭先露。若妊娠30周後仍為臀先露應予矯正。常用的矯正方法有
(1)胸膝卧位:讓孕婦排空膀胱,松解褲帶,胸膝卧位的姿勢如圖2所示,每日2次,每次15分鐘,連續做1周後複查。這種姿勢可使胎臀退出盆腔,借助胎兒重心的改變,使胎頭與胎背所形成的弧形順着宮底弧面滑動完成。
(2)激光照射或艾灸至陰穴:近年多用激光照射兩側至陰穴(足小趾外側,距趾甲角1分),也可用艾條灸,每日1次,每次15~20分鐘,5次為一療程。
(3)外倒轉術:應用上述矯正方法無效者,于妊娠32~34周時,可行外倒轉術,因有發生胎盤早剝、臍帶纏繞等嚴重并發症的可能,應用時要慎重,術前半小時口服舒喘靈4.8mg。行外倒轉術時,最好在B型超聲監測下進行。孕婦平卧,露出腹壁。查清胎位,聽胎心率。步驟包括松動胎先露部(兩手插入先露部下方向上提拉,使之松動),轉胎(兩手把握胎兒兩端,一手将胎頭沿胎兒腹側輕輕向骨盆入口推移,另手将胎臀上推,與推胎頭動作配合,直至轉為頭先露)。動作應輕柔,間斷進行。若術中或術後發現胎動頻繁而劇烈、胎心率異常,應停止轉動并退回原始位并觀察半小時。
2、分娩期應根據産婦年齡、胎産次、骨盆大小、胎兒大小、胎兒是否存活、臀先露類型以及有無合并症,于臨産初期作出正确判斷,決定分娩方式。
(1)選擇性剖宮産的指征:狹窄骨盆、軟産道異常、胎兒體重大于3500g、胎兒窘迫、高齡初産、有難産史、不完全臀先露等,均應行剖宮産術結束分娩。
(2)決定經陰道分娩的處理:
1)第一産程:産婦應側卧,不宜站立走動。少做肛查,不灌腸,盡量避免胎膜破裂。一當破膜,應立即聽胎心。若胎心變慢或變快,應行肛查,必要時行陰道檢查,了解有無臍帶脫垂。若有臍帶脫垂,胎心尚好,宮口未開全,為搶救胎兒,需立即行剖宮産術。若無臍帶脫垂,可嚴密觀察胎心及産程進展。若出現協調性宮縮乏力,應設法加強宮縮。當宮口開大4~5cm時,胎足即可經宮口脫出至陰道。
為了使宮頸和陰道充分擴張,消毒外陰之後,使用“堵”外陰方法。當宮縮時用無菌巾以手掌堵住陰道口,讓胎臀下降,避免胎足先下降,待宮口及陰道充分擴張後才讓胎臀娩出。此法有利于後出胎頭的順利娩出(圖3)。在“堵”的過程中應每隔10~15分鐘聽胎心一次,并注意宮口是否開全。宮口已開全再堵易引起胎兒窘迫或子宮破裂。宮口近開全時,要做好接産和搶救新生兒窒息的準備。
2)第二産程:接産前,應導尿排空膀胱。初産婦應作會陰側切術。有3種分娩方式:①自然分娩:胎兒自然娩出,不作任何牽拉。極少見,僅見于經産婦、胎兒小、宮縮強、産道正常者。②臀助産術:當胎臀自然娩出至臍部後,胎肩及後出胎頭由接産者協助娩出。臍部娩出後,一般應在2~3分鐘娩出胎頭,最長不能超過8分鐘。後出胎頭娩出有主張用單葉産鉗效果佳。③臀牽引術:胎兒全部由接産者牽拉娩出,此種手術對胎兒損傷大,不宜采用。
3)第三産程:産程延長易并發子宮乏力性出血。胎盤娩出後,應肌注催産素,防止産後出血。行手術操作及有軟産道損傷者,應及時縫合,并給抗生素預防感染。
鑒别
臀先露胎兒若胎膜已破可直接觸到胎臀、外生殖器及肛門,此時應注意與顔面相鑒别。
預防
臨床上應用先進的B超、胎心音監護儀,對臀先露胎兒做出全面評估,對分娩方式做出正确的選擇。
并發症
可引起胎兒多種并發症:
1、産傷:顱内出血、脊柱損傷、臂叢神經損傷、骨折、内髒損傷;
2、胎兒及新生兒窒息:常見原因為臍帶脫垂、胎膜早破、臍帶受壓後出來困難、胎糞吸入、産程延長等。
3、早産;
4、先天畸形:先天性髋關節脫位、腦積水、無腦兒、腦脊膜膨出、肌萎縮等;
5、遠期影響:腦性癱瘓、大腦發育遲緩、神經性癱瘓等。