病因
1.吸煙
目前認為吸煙是肺癌的最重要的高危因素,煙草中有超過3000種化學物質,其中多鍊芳香烴類化合物(如:苯并芘)和亞硝胺均有很強的緻癌活性。多鍊芳香烴類化合物和亞硝胺可通過多種機制導緻支氣管上皮細胞DNA損傷,使得癌基因(如Ras基因)激活和抑癌基因(如p53,FHIT基因等)失活,進而引起細胞的轉化,最終癌變。
2.職業和環境接觸
肺癌是職業癌中最重要的一種。估約10%的肺癌患者有環境和職業接觸史。現已證明以下9種職業環境緻癌物增加肺癌的發生率:鋁制品的副産品、砷、石棉、bis-chloromethylether、鉻化合物、焦炭爐、芥子氣、含鎳的雜質、氯乙烯。長期接觸铍、镉、矽、福爾馬林等物質也會增加肺癌的發病率,空氣污染,特别是工業廢氣均能引發肺癌。
3.電離輻射
肺髒是對放射線較為敏感的器官。電離輻射緻肺癌的最初證據來自Schneeberg-joakimov礦山的資料,該礦内空氣中氡及其子體濃度高,誘發的多是支氣管的小細胞癌。美國曾有報道開采放射性礦石的礦工70%~80%死于放射引起的職業性肺癌,以鱗癌為主,從開始接觸到發病時間為10~45年,平均時間為25年,平均發病年齡為38歲。氡及其子體的受量積累超過120工作水平日(WLM)時發病率開始增高,而超過1800WLM則更顯著增加達20~30倍。将小鼠暴露于這些礦山的氣體和粉塵中,可誘發肺腫瘤。日本原子彈爆炸幸存者中患肺癌者顯著增加。Beebe在對廣島原子彈爆炸幸存者終身随訪時發現,距爆心小于1400m的幸存者較距爆心1400~1900m和2000m以外的幸存者,其死于肺癌者明顯增加。
4.既往肺部慢性感染
如肺結核、支氣管擴張症等患者,支氣管上皮在慢性感染過程中可能化生為鱗狀上皮緻使癌變,但較為少見。
5.遺傳等因素
家族聚集、遺傳易感性以及免疫功能降低,代謝、内分泌功能失調等也可能在
肺癌的發生中起重要作用。許多研究證明,遺傳因素可能在對環境緻癌物易感的人群和/或個體中起重要作用。
6.大氣污染
發達國家肺癌的發病率高,主要原因是由于工業和交通發達地區,石油,煤和内燃機等燃燒後和瀝青公路塵埃産生的含有苯并芘緻癌烴等有害物質污染大氣有關。大氣污染與吸煙對肺癌的發病率可能互相促進,起協同作用。
播散轉移
1.直接擴散
靠近肺外圍的腫瘤可侵犯髒層胸膜,癌細胞脫落進入胸膜腔,形成種植性轉移。中央型或靠近縱隔面的腫瘤可侵犯髒壁層胸膜、胸壁組織及縱隔器官。
2.血行轉移
癌細胞随肺靜脈回流到左心後,可轉移到體内任何部位,常見轉移部位為肝、腦、肺、骨骼系統、腎上腺、胰等器官。
3.淋巴道轉移
淋巴道轉移是肺癌最常見的轉移途徑。癌細胞經支氣管和肺血管周圍的淋巴管,先侵入鄰近的肺段或葉支氣管周圍淋巴結,然後到達肺門或隆突下淋巴結,再侵入縱隔和氣管旁淋巴結,最後累及鎖骨上或頸部淋巴結。
臨床表現
肺癌的臨床表現比較複雜,症狀和體征的有無、輕重以及出現的早晚,取決于腫瘤發生部位、病理類型、有無轉移及有無并發症,以及患者的反應程度和耐受性的差異。肺癌早期症狀常較輕微,甚至可無任何不适。中央型肺癌症狀出現早且重,周圍型肺癌症狀出現晚且較輕,甚至無症狀,常在體檢時被發現。肺癌的症狀大緻分為:局部症狀、全身症狀、肺外症狀、浸潤和轉移症狀。
(一)局部症狀
局部症狀是指由腫瘤本身在局部生長時刺激、阻塞、浸潤和壓迫組織所引起的症狀。
1.咳嗽
咳嗽是最常見的症狀,以咳嗽為首發症狀者占35%~75%。肺癌所緻的咳嗽可能與支氣管黏液分泌的改變、阻塞性肺炎、胸膜侵犯、肺不張及其他胸内合并症有關。腫瘤生長于管徑較大、對外來刺激落敏感的段以上支氣管黏膜時,可産生類似異物樣刺激引起的咳嗽,典型的表現為陣發性刺激性幹咳,一般止咳藥常不易控制。腫瘤生長在段以下較細小支氣管黏膜時,咳嗽多不明顯,甚至無咳嗽。對于吸煙或患慢支氣管炎的病人,如咳嗽程度加重,次數變頻,咳嗽性質改變如呈高音調金屬音時,尤其在老年人,要高度警惕肺癌的可能性。
2.痰中帶血或咯血
痰中帶血或咯血亦是肺癌的常見症狀,以此為首發症狀者約占30%。由于腫瘤組織血供豐富,質地脆,劇咳時血管破裂而緻出血,咳血亦可能由腫瘤局部壞死或血管炎引起。肺癌咳血的特征為間斷性或持續性、反複少量的痰中帶血絲,或少量咯血,偶因較大血管破裂、大的空洞形成或腫瘤破潰入支氣管與肺血管而導緻難以控制的大咯血。
3.胸痛
以胸痛為首發症狀者約占25%。常表現為胸部不規則的隐痛或鈍痛。大多數情況下,周圍型肺癌侵犯壁層胸膜或胸壁,可引起尖銳而斷續的胸膜性疼痛,若繼續發展,則演變為恒定的鑽痛。難以定位的輕度的胸部不适有時與中央型肺癌侵犯縱隔或累及血管、支氣管周圍神經有關,而惡性胸腔積液患者有25%訴胸部鈍痛。持續尖銳劇烈、不易為藥物所控制的胸痛,則常提示已有廣泛的胸膜或胸壁侵犯。肩部或胸背部持續性疼痛提示肺葉内側近縱隔部位有腫瘤外侵可能。
4.胸悶、氣急
約有10%的患者以此為首發症狀,多見于中央型肺癌,特别是肺功能較差的病人。引起呼吸困難的原因主要包括:①肺癌晚期,縱隔淋巴結廣泛轉移,壓迫氣管、隆突或主支氣管時,可出現氣急,甚至窒息症狀。②大量胸腔積液時壓迫肺組織并使縱隔嚴重移位,或有心包積液時,也可出現胸悶、氣急、呼吸困難,但抽液後症狀可緩解。③彌漫性細支氣管肺泡癌和支氣管播散性腺癌,使呼吸面積減少,氣體彌散功能障礙,導緻嚴重的通氣/血流比值失調,引起呼吸困難逐漸加重,常伴有發绀。④其他:包括阻塞性肺炎。肺不張、淋巴管炎性肺癌、腫瘤微栓塞、上氣道阻塞、自發性氣胸以及合并慢性肺疾病如COPD。
5.聲音嘶啞
有5%~18%的肺癌患者以聲嘶為第一主訴,通常伴随有咳嗽。聲嘶一般提示直接的縱隔侵犯或淋巴結長大累及同側喉返神經而緻左側聲帶麻痹。聲帶麻痹亦可引起程度不同的上氣道梗阻。
(二)全身症狀
1.發熱
以此首發症狀者占20%~30%。肺癌所緻的發熱原因有兩種,一為炎性發熱,中央型肺癌腫瘤生長時,常先阻塞段或支氣管開口,引起相應的肺葉或肺段阻塞性肺炎或不張而出現發熱,但多在38℃左右,很少超過39℃,抗生素治療可能奏效,陰影可能吸收,但因分泌物引流不暢,常反複發作,約1/3的患者可在短時間内反複在同一部位發生肺炎。周圍型肺癌多在晚期因腫瘤壓迫鄰近肺組織引起炎症時而發熱。二為癌性發熱,多由腫瘤壞死組織被機體吸收所緻,此種發熱抗炎藥物治療無效,激素類或吲哚類藥物有一定療效。
2.消瘦和惡病質
肺癌晚期由于感染、疼痛所緻食欲減退,腫瘤生長和毒素引起消耗增加,以及體内TNF、Leptin等細胞因子水平增高,可引起嚴重的消瘦、貧血、惡病質。
(三)肺外症狀
由于肺癌所産生的某些特殊活性物質(包括激素、抗原、酶等),患者可出現一種或多種肺外症狀,常可出現在其他症狀之前,并且可随腫瘤的消長而消退或出現,臨床上以肺源性骨關節增生症較多見。
1.肺源性骨關節增生症
臨床上主要表現為柞狀指(趾),長骨遠端骨膜增生,新骨形成,受累關節腫脹、疼痛和觸痛。長骨以胫腓骨、肱骨和掌骨,關節以膝、踝、腕等大關節較多見。柞狀指、趾發生率約29%,主要見于鱗癌;增生性骨關節病發生率1%~10%,主要見于腺癌,小細胞癌很少有此種表現。确切的病因尚不完全清楚,可能與雌激素、生長激素或神經功能有關,手術切除癌腫後可獲緩解或消退,複發時又可出現。
2.與腫瘤有關的異位激素分泌綜合征
約10%患者可出現此類症狀,可作為首發症狀出現。另有一些患者雖無臨床症狀,但可檢測出一種或幾種血漿異位激素增高。此類症狀多見于小細胞肺癌。
(1)異位促腎上腺皮質激素(ACTH)分泌綜合征 由于腫瘤分泌ACTH或類腎上腺皮質激素釋放因子活性物質,使血漿皮質醇增高。臨床症狀與柯興氏綜合征大緻相似,可有進行性肌無力、周圍性水腫、高血壓、糖尿病、低鉀性堿中毒等,其特點為病程進展快,可出現嚴重的精神障礙,伴有皮膚色素沉着,而向心性肥胖、多血質、紫紋多不明顯。該綜合征多見于肺腺癌及小細胞肺癌。
(2)異位促性腺激素分泌綜合征 由于腫瘤自主性分泌LH及HCG而刺激性腺類固醇分泌所緻。多表現為男性雙側或單側乳腺發育,可發生于各種細胞類型的肺癌,以未分化癌和小細胞癌多見。偶可見陰莖異常勃起,除與激素異常分泌有關外,也可能因陰莖血管栓塞所緻。
(3)異位甲狀旁腺激素分泌綜合征 是由于腫瘤分泌甲狀旁腺激素或一種溶骨物質(多肽)所緻。臨床上以高血鈣、低血磷為特點,症狀有食欲減退、惡心、嘔吐、腹痛、煩渴、體重下降、心動過速、心律不齊、煩躁不安和精神錯亂等。多見于鱗癌。
(4)異位胰島素分泌綜合征 臨床表現為亞急性低血糖征候群,如精神錯亂、幻覺、頭痛等。其原因可能與腫瘤大量消耗葡萄糖、分泌類似胰島素活性的體液物質或分泌胰島素釋放多肽等有關。
(5)類癌綜合征 是由于腫瘤分泌5-羟色胺所緻。表現為支氣管痙攣性哮喘、皮膚潮紅、陣發性心動過速和水樣腹瀉等。多見于腺癌和燕麥細胞癌。
(6)神經-肌肉綜合征(Eaton-Lambert綜合征) 是因腫瘤分泌箭毒性樣物質所緻。表現為随意肌力減退和極易疲勞。多見于小細胞未分化癌。其他尚有周圍性神經病、脊根節細胞與神經退行性變、亞急性小腦變性、皮質變性、多發性肌炎等,可出現肢端疼痛無力、眩暈、眼球震顫、共濟失調、步履困難及癡呆。
(7)異位生長激素綜合征 表現為肥大性骨關節病 多見于腺癌和未分化癌。
(8)抗利尿激素分泌異常綜合征 是由于癌組織分泌大量的ADH或具有抗利尿作用的多肽物質所緻。其主要臨床特點為低鈉血症,伴有血清和細胞外液低滲透壓(<270 mOsm/L)、腎髒持續排納、尿滲透壓大于血漿滲透壓(尿比重>1.200)和水中毒。多見于小細胞肺癌。
3.其他表現
(1)皮膚病變 黑棘皮病和皮膚炎多見于腺癌,皮膚色素沉着是由于腫瘤分泌黑色素細胞刺激素(MSH)所緻,多見于小細胞癌。其他尚有硬皮病、掌跖皮膚過度角化症等。
(2)心血管系統 各種類型的肺癌均可凝血機制異常,出現遊走性靜脈栓塞、靜脈炎和非細菌性栓塞性心内膜炎,可在肺癌确診前數月出現。
(3)血液學系統 可有慢性貧血、紫癜、紅細胞增多、類白血病樣反應。可能為鐵質吸收減少、紅細胞生成障礙壽命縮短、毛細血管性滲血性貧血等原因所緻。此外,各種細胞類型的肺癌均可出現DIC,可能與腫瘤釋放促凝血因子有關。肺鱗癌患者可伴有紫癜。
(四)外侵和轉移症狀
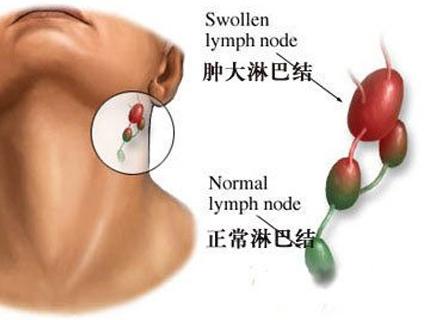
1.淋巴結轉移
最常見的是縱隔淋巴結和鎖骨上淋巴結,多在病竈同側,少數可在對側,多為較堅硬,單個或多個結節,有時可為首發的主訴而就診。氣管旁或隆突下淋巴結腫大可壓迫氣道,出現胸悶。氣急甚至窒息。壓迫食管可出現吞咽困難。
2.胸膜受侵和/轉移
胸膜是肺癌常見的侵犯和轉移部位,包括直接侵犯和種植性轉移。臨床表現因有無胸腔積液及胸水的多寡而異,胸水的成因除直接侵犯和轉移外,還包括淋巴結的阻塞以及伴發的阻塞性肺炎和肺不張。常見的症狀有呼吸困難、咳嗽、胸悶與胸痛等,亦可完全無任何症狀;查體時可見肋間飽滿、肋間增寬、呼吸音減低、語顫減低、叩診實音、縱隔移位等,胸水可為漿液性、漿液血性或血性,多數為滲出液,惡性胸水的特點為增長速度快,多呈血性。極為罕見的肺癌可發生自發性氣胸,其機制為胸膜的直接侵犯和阻塞性肺氣腫破裂,多見于鱗癌,預後不良。
3.上腔靜脈綜合征(Superior Vena Cava Syndrome,SVCS)
腫瘤直接侵犯或縱隔淋巴結轉移壓迫上腔靜脈,或腔内的栓塞,使其狹窄或閉塞,造成血液回流障礙,出現一系列症狀和體征,如頭痛、顔面部浮腫、頸胸部靜脈曲張、壓力增高、呼吸困難、咳嗽、胸痛以及吞咽困難,亦常有彎腰時暈厥或眩暈等。前胸部和上腹部靜脈可代償性曲張,反映上腔靜脈阻塞的時間和阻塞的解剖位置。上腔靜脈阻塞的症狀和體征與其部位有關。若一側無名靜脈阻塞,頭面、頸部的血流可通過對側無名靜脈回流心髒,臨床症狀較輕。若上腔靜脈阻塞發生在奇靜脈入口以下部位,除了上述靜脈擴張,尚有腹部靜脈怒張,血液以此途徑流入下腔靜脈。若阻塞發展迅速,可出現腦水腫而有頭痛、嗜睡、激惹和意識狀态的改變。
4.腎髒轉移
死于肺癌的患者約35%發現有腎髒轉移,亦是肺癌手術切除後1月内死亡患者的最常見轉移部位。大多數腎髒轉移無臨床症狀,有時可表現為腰痛及腎功能不全。
5.消化道轉移
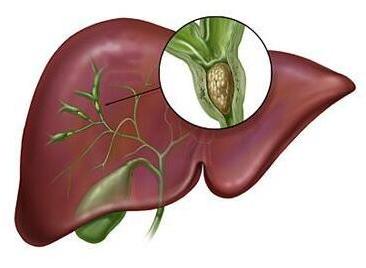
肝轉移可表現為食欲減退、肝區疼痛,有時伴有惡心,血清γ-GT常呈陽性,AKP呈進行性增高,查體時可發現肝髒腫大,質硬、結節感。小細胞肺癌好發胰腺轉移,可出現胰腺炎症狀或阻塞性黃疸。各種細胞類型的肺癌都可轉移到肝髒、胃腸道、腎上腺和腹膜後淋巴結,臨床多無症狀,常在查體時被發現。
6.骨轉移
肺癌骨轉移的常見部位有肋骨、椎骨、髂骨、股骨等,但以同側肋骨和椎骨較多見,表現為局部疼痛并有定點壓痛、叩痛。脊柱轉移可壓迫椎管導緻阻塞或壓迫症狀。關節受累可出現關節腔積液,穿刺可能查到癌細胞。
7.中樞神經系統症狀
(1)腦、腦膜和脊髓轉移 發生率約10%,其症狀可因轉移部位不同而異。常見的症狀為顱内壓增高表現,如頭痛、惡心、嘔吐以及精神狀态的改變等,少見的症狀有癫痫發作、腦神經受累、偏癱、共濟失調、失語和突然昏厥等。腦膜轉移不如腦轉移常見,常發生于小細胞肺癌患者中,其症狀與腦轉移相似。
(2)腦病和小腦皮質變性 腦病的主要表現為癡呆、精神病和器質性病變,小腦皮質變性表現為急性或亞急性肢體功能障礙,四肢行動困難、動作震顫、發音困難、眩暈等。有報道腫瘤切除後上述症狀可獲緩解。
8.心髒受侵和轉移
肺癌累及心髒并不少見,尤多見于中央型肺癌。腫瘤可通過直接蔓延侵及心髒,亦可以淋巴管逆行播散,阻塞心髒的引流淋巴管引起心包積液,發展較慢者可無症狀,或僅有心前區、肋弓下或上腹部疼痛。發展較快者可呈典型的心包填塞症狀,如心急、心悸、頸面部靜脈怒張、心界擴大、心音低遠、肝腫大、腹水等。
9.周圍神經系統症狀
癌腫壓迫或侵犯頸交感神經引起Horner氏綜合征,其特點為病側瞳孔縮小,上睑下垂、眼球内陷和顔面部無汗等。壓迫或侵犯臂叢神經時引起臂叢神經壓迫征,表現為同側上肢燒灼樣放射性疼痛、局部感覺異常和營養性萎縮。腫瘤侵犯膈神經時,可贊成膈肌麻痹,出現胸悶、氣急,X線透視下可見有膈肌矛盾運動。壓迫或侵犯喉返神經時,可緻聲帶麻痹出現聲音嘶啞。肺尖部腫瘤(肺上溝瘤)侵犯頸8和胸1神經、臂叢神經、交感神經節以及鄰近的肋骨,引起劇烈肩臂疼痛、感覺異常,一側臂輕癱或無力、肌肉萎縮,即所謂Pancoast綜合征。
檢查
1.X線檢查
通過X線檢查可以了解肺癌的部位和大小,可能看到由于支氣管阻塞引起的局部肺氣腫、肺不張或病竈鄰近部位的浸潤性病變或肺部炎變。
2.支氣管鏡檢查
通過支氣管鏡可直接窺察支氣管内膜及管腔的病變情況。可采取腫瘤組織供病理檢查,或吸取支氣管分泌物作細胞學檢查,以明确診斷和判定組織學類型。
3.細胞學檢查
痰細胞學檢查是肺癌普查和診斷的一種簡便有效的方法,原發性肺癌病人多數在痰液中可找到脫落的癌細胞。中央型肺癌痰細胞學檢查的陽性率可達70%~90%,周圍型肺癌痰檢的陽性率則僅約50%。
4.剖胸探查術
肺部腫塊經多種檢查和短期診斷性治療仍未能明确病變性質,肺癌的可能性又不能除外者,應作剖胸探查術。這樣可避免延誤病情緻使肺癌患者失去早期治療的機會。
5.ECT檢查
ECT骨顯像可以較早地發現骨轉移竈。X線片與骨顯像都有陽性發現,如病竈部成骨反應靜止,代謝不活躍,則骨顯像為陰性,X線片為陽性,二者互補,可以提高診斷率。需要注意的是ECT骨顯像診斷肺癌骨轉移的假陽性率可達20%~30%,因此ECT骨顯像陽性者需要作陽性區域骨的MRI掃描。
6.縱隔鏡檢查
縱隔鏡檢查主要用于伴有縱隔淋巴結轉移,不适合于外科手術治療,而其他方法又不能獲得病理診斷的病人。縱隔鏡檢查需在全麻下進行。在胸骨上凹部做橫切口,鈍性分離頸前軟組織到達氣管前間隙,鈍性遊離出氣管前通道,置入觀察鏡緩慢通過無名動脈之後方,觀察氣管旁、氣管支氣管角及隆突下等部位的腫大淋巴結,用特制活檢鉗解剖剝離取得淋巴結組織送病理學檢查。
原發性支氣管肺癌的診斷依據包括:症狀、體征、影像學表現以及痰癌細胞檢查。
診斷
根據臨床症狀、體征、影像學檢查和組織病理學檢查做出診斷。肺癌的早期診斷具有重要意義,隻有在病變早期得到診斷和治療,才能獲得較好的療效。
肺癌早期缺乏典型症狀,對40歲以上人群,應定期進行胸部X線普查。出現肺癌原發症狀或轉移症狀者及時做胸部X線片檢查或胸部CT檢查,發現肺部有腫塊陰影時,應首先考慮到肺癌的診斷,應作進一步檢查,經過組織病理學檢查明确診斷。
鑒别診斷
典型的肺癌容易識别,但在有些病例,肺癌易與以下疾病混淆:
1.肺結核
肺結核尤其是肺結核瘤(球)應與周圍型肺癌相鑒别。肺結核瘤(球)較多見于青年病人,病程較長,少見痰帶血,痰中發現結核菌。影像學上多呈圓形,見于上葉尖或後段,體積較小,不超過5cm直徑,邊界光滑,密度不勻可見鈣化。結核瘤(球)的周圍常有散在的結核病竈稱為衛星竈。周圍型肺癌多見于40歲以上病人,痰帶血較多見,痰中癌細胞陽性者達40%~50%。X線胸片腫瘤常呈分葉狀,邊緣不整齊,有小毛刺影及胸膜皺縮,生長較快。在一些慢性肺結核病例,可在肺結核基礎上發生肺癌,必須進一步做痰液細胞學和支氣管鏡檢查,必要時施行剖胸探查術。
2.肺部感染
肺部感染有時難與肺癌阻塞支氣管引起的阻塞性肺炎相鑒别。但如肺炎多次發作在同一部位,則應提高警惕,應高度懷疑有腫瘤堵塞所緻,應取病人痰液做細胞學檢查和進行纖維光導文氣管統檢查,在有些病例,肺部炎症部分吸收,剩餘炎症被纖維組織包裹形成結節或炎性假瘤時,很難與周圍型肺癌鑒别,對可疑病例應施行剖胸探查術。
3.肺部良性腫瘤
肺部良性腫瘤:如結構瘤、軟骨瘤、纖維瘤等都較少見,但都須與周圍型肺癌相鑒别,良性腫瘤病程較長,臨床上大多無症狀,X線攝片上常呈圓形塊影,邊緣整齊,沒有毛刺,也不呈分葉狀。支氣管腺瘤是一種低度惡性的腫瘤,常發生在年輕婦女,因此臨床上常有肺部感染和咯血等症狀,經纖維支氣管鏡檢查常能作出診斷。
4.縱隔惡性淋巴瘤(淋巴肉瘤及霍奇金病)
臨床上常有咳嗽、發熱等症狀,影像學顯示縱隔影增寬,且呈分葉狀,有時難以與中央型肺癌相鑒别。如果有鎖骨上或腋窩下淋巴結腫大,應作活檢明确診斷。淋巴肉瘤對放射治療特别敏感,對可疑病例可試用小劑量放射治療,可使腫塊明顯縮小。這種試驗性治療有助于淋巴肉瘤診斷。
治療
(一)化學治療
化療是肺癌的主要治療方法,90%以上的肺癌需要接受化療治療。化療對小細胞肺癌的療效無論早期或晚期均較肯定,甚至有約1%的早期小細胞肺癌通過化療治愈。化療也是治療非小細胞肺癌的主要手段,化療治療非小細胞肺癌的腫瘤緩解率為40%~50%。化療一般不能治愈非小細胞肺癌,隻能延長患者生存和改善生活質量。化療分為治療性化療和輔助性化療。化療需根據肺癌組織學類型不同選用不同的化療藥物和不同的化療方案。化療除能殺死腫瘤細胞外,對人體正常細胞也有損害,因此化療需要在腫瘤專科醫生指導下進行。近年化療在肺癌中的作用已不再限于不能手術的晚期肺癌患者,而常作為全身治療列入肺癌的綜合治療方案。化療會抑制骨髓造血系統,主要是白細胞和血小闆的下降,可以應用粒細胞集落刺激因子和血小闆刺激因子治療。化療分為治療性化療和輔助性化療。
(二)放射治療
1.治療原則
放療對小細胞肺癌療效最佳,鱗狀細胞癌次之,腺癌最差。肺癌放療照射野應包括原發竈、淋巴結轉移的縱隔區。同時要輔以藥物治療。鱗狀細胞癌對射線有中等度的敏感性,病變以局部侵犯為主,轉移相對較慢,故多用根治治療。腺癌對射線敏感性差,且容易血道轉移,故較少采用單純放射治療。放療是一種局部治療,常常需要聯合化療。放療與化療的聯合可以視病人的情況不同,采取同步放化療或交替化放療的方法。
2. 放療的分類
根據治療的目的不同分為根治治療、姑息治療、術前新輔助放療、術後輔助放療及腔内放療等。
3.放療的并發症
肺癌放療的并發症包括:放射性肺炎、放射性食管炎、放射性肺纖維化和放射性脊髓炎。上述放射治療相關并發症與放療劑量存在正相關關系,同時也存在個體差異性。
(三)肺癌的外科治療
外科治療是肺癌首選和最主要的治療方法,也是惟一能使肺癌治愈的治療方法。外科手術治療肺癌的目的是:
完全切除肺癌原發病竈及轉移淋巴結,達到臨床治愈;
切除腫瘤的絕大部分,為其他治療創造有利條件,即減瘤手術;
減狀手術:适合于少數病人,如難治性胸膜腔和心包積液,通過切除胸膜和心包種植結節,切除部分心包和胸膜,治愈或緩解心包和胸膜腔積液導緻的臨床症狀,延長生命或改善生活質量。減狀手術需同時作局部和全身化療。外科手術治療常常需在術前或術後作輔助化療、放療治療,以提高外科手術的治愈率和患者的生存率。肺癌外科治療的五年生存率為30%~44%;外科手術治療的死亡率1%~2%。
1.手術适應證
肺癌外科治療主要适合于早中期(Ⅰ~Ⅱ期)肺癌、Ⅲa期肺癌和腫瘤局限在一側胸腔的部分選擇性的IIIb期肺癌。
(1)Ⅰ、Ⅱ期肺癌;
(2)Ⅲa期非小細胞肺癌;
(3)病變局限于一側胸腔,能完全切除的部分Ⅲb期非小細胞肺癌;
(4)Ⅲa期及部分Ⅲb期肺癌,經術前新輔助化療後降期的病人;
(5)伴有孤立性轉移(即顱内、腎上腺或肝髒)的非小細胞肺癌,如果原發腫瘤和轉移瘤均适合于外科治療,又無外科手術禁忌證,并能達到原發腫瘤和轉移瘤完全切除者;
(6)診斷明确的非小細胞Ⅲb期肺癌,腫瘤侵犯心包、大血管、膈肌、氣管隆突,經各種檢查排除了遠處或/和微轉移,病變局限,患者無生理性手術禁忌證,能夠達到腫瘤受侵組織器官完全切除者;
2.手術禁忌證
(1)已有廣泛轉移的IV期肺癌
(2)伴有多組融合性縱隔淋巴結轉移,尤其是侵襲性縱隔淋巴結轉移者;
(3)伴有對側肺門或縱隔淋巴結轉移的Ⅲb期肺癌;
(4)伴有嚴重内髒功能不全,不能耐受外科手術者;
(5)患有出血性疾病,又不能糾正者。
3. 肺癌外科手術術式的選擇
手術切除的原則為:徹底切除原發竈和胸腔内有可能轉移的淋巴結,且盡可能保留正常的肺組織,全肺切除術宜慎重。
(1)肺楔形及局部切除術 是指楔形癌塊切除及部分肺段切除。主要适合于體積較小、年老體弱、肺功能差或癌分化好惡性度較低的早期肺癌;
(2)肺段切除術 是解剖肺段的切除術。主要适合于老年、心肺功能較差的周圍型孤立性早期肺癌,或病變局限的位于肺癌根部的部分中心型肺癌;
(3)肺葉切除術 肺葉切除術适合于肺癌局限于一個肺葉内的周圍型和部分中心型肺癌,中心型肺癌必須保證支氣管殘端無癌殘留。如果肺癌累及兩葉或中間支氣管可行上中葉或下中葉兩葉肺切除術;
(4)支氣管袖狀成型肺葉切除術 這種術式主要适合于肺癌位于肺葉支氣管或中間支氣管開口的中心型肺癌。該術式的好處是即到達了肺癌的完全切除,又保留了健康的肺組織;
(5)支氣管肺動脈袖狀成型肺葉切除術 種術式主要适合于肺癌位于肺葉支氣管或中間支氣管開口、肺癌同時侵犯肺動脈幹的中心型肺癌。手術除需要進行支氣管切除重建外,還需要同時進行肺動脈幹的切除重建。該術式的好處是即到達了肺癌的完全切除,又保留了健康的肺組織;
(6)氣管隆突切除重建術 肺瘤超過主支氣管累及隆突或氣管側壁但未超過2cm時,可作氣管隆突切除重建術或袖式全肺切除,若還保留一葉肺葉時,應力争保留肺葉的氣管隆突切除重建術。
(7)全肺切除術 全肺切除術是指一側全肺,即右側或左側全肺切除術,主要适合于心肺功能良好、病變較為廣泛、年齡較輕,不适合于肺葉或袖式肺葉切除術的肺癌。全肺切除術的并發症發生率和死亡率均較高,患者的遠期生存率和生活質量均不如肺葉切除術,故需嚴格把握手術适應證。
4.複發性肺癌的外科治療
複發性肺癌包括外科手術後局部殘留癌的複發和肺部新發生的第二個原發性肺癌。對于支氣管殘端殘留癌複發,應争取再手術,施行支氣管袖狀成型切除殘留癌。
對于肺癌完全切除術後發生的第二個原發性肺癌,隻要肺癌适合于外科治療,病人内髒功能能耐受再手術治療,同時也不存在外科技術上的問題,就應該考慮再施行開胸手術切除複發性肺癌。
新方法
2019年9月,英國研究人員開發出一種結合血液檢測和計算機斷層掃描成像(CT)的新型檢測技術,可更早、更準确地檢測出肺癌,有助于患者盡早開始治療。
英國格拉斯哥大學等機構研究人員開展了一個大型肺癌早期診斷臨床試驗項目,有超過1.2萬名志願者參加,他們年齡在50歲至75歲之間,從各方面因素估計是兩年内患肺癌風險較高的人群。研究人員聯合使用了他們開發的血液檢測技術和CT檢測技術,發現能以較高的準确度檢測出那些肺癌早期的患者。研究人員說,新技術的一個優勢是,由于結合了血液檢測信息,做CT檢測時所需的成像數量僅為正常數量的約三分之一,這意味着患者會接受較少的輻射。
預防
肺癌是可以預防的,也是可以控制的。已有的研究表明:西方發達國家通過控煙和保護環境後,近年來肺癌的發病率和死亡率已明顯下降。肺癌的預防可分為三級預防,一級預防是病因幹預;二級預防是肺癌的篩查和早期診斷,達到肺癌的早診早治;三級預防為康複預防。
一級預防:
1.禁止和控制吸煙
國外的研究已經證明戒煙能明顯降低肺癌的發生率,且戒煙越早肺癌發病率降低越明顯。因此,戒煙是預防肺癌最有效的途徑。
2.保護環境
已有的研究證明:大氣污染、沉降指數、煙霧指數、苯并芘等暴露劑量與肺癌的發生率成正相關關系,保護環境、減少大氣污染是降低肺癌發病率的重要措施。
3.職業因素的預防
許多職業緻癌物增加肺癌發病率已經得到公認,減少職業緻癌物的暴露就能降低肺癌發病率。
4.科學飲食
增加飲食中蔬菜、水果等可以預防肺癌。