病因
EB病毒为本病的病原,电镜下EB病毒的形态结构与疱疹病毒组的其他病毒相似,但抗原性不同。EB病毒为DNA病毒,完整的病毒颗粒由类核、膜壳、壳微粒、包膜所组成。类核含有病毒DNA;膜壳是20面体立体对称外形由管状蛋白亚单位组成;包膜从宿主细胞膜衔生而来。EB病对生长要求极为特殊,仅在非洲淋巴瘤细胞、传单患者血液、白血病细胞和健康人脑细胞等培养中繁殖,因此病毒分离困难。
EB病毒有6种抗原成分,如膜壳抗原、膜抗原、早期抗原(可再分为弥散成分D和局限成分R)、补体结合抗原(即可溶性抗原S)、EB病毒核抗原、淋巴细胞检查的膜抗原(lymphacyte detected membrance antigen LYDMA),前5种均能产生各自相应的抗体;LYDMA则尚未测出相应的抗体。
病原
EBV属疱疹病毒群。1964年由Epstein、Barr等从非洲恶性淋巴瘤的细胞培养中首先发现。病毒呈球形,直径约180nm,衣壳表面附有脂蛋白包膜,核心为双股DNA。
本病毒对生长要求极为特殊,故病毒分离较困难。但在培养的淋巴细胞中用免疫荧光或电镜法可检出本病毒。EBV有嗜B细胞特性并可作为其致裂原,使B淋巴细胞转为淋巴母细胞。
EBV有五种抗原成分,即病毒衣壳抗原(VcA)、膜抗原(MA)、早期抗原(EA)、补体结合抗原(可溶性抗原S)和核抗原(EBNA)。各种抗原均能产生相应的抗体。
流行病学
本病世界各地均有发生,多呈散发性,也可引起小流行。一年四季均可发病,以晚秋至初春为多。患者和EBV携带者为传染源。病毒大量存在于唾液腺及唾液中,可持续或间断排毒达数周、数月甚至数年之久。传播途径主要经口密切接触而传播(口—口传播),飞沫传播虽有可能,但并不重要。偶可经输血及粪便传播,关于宫内传播问题尚有争议。
(一)传染源带毒者及病人为本病的传染源。健康人群中带毒率约为15%。
(二)传播途径80%以上患者鼻咽部有EB病毒存在,恢复后15~20%可长期咽部带病毒。经口鼻密切接触为主要传播途径,也可经飞沫及输血传播。
(三)易感人群人群普遍易感,但儿童及青少年患者更多见。6岁以下幼儿患本病时大多表现为隐性或轻型发病。15岁以上感染则多呈典型发病。病后可获持久免疫,第二次发病不常见。
发病机制
发病机制尚未完全阐明。EBV人口腔后可能先在咽部淋巴组织内增殖,然后进入血液导致病毒血症,继而累及周身淋巴系统。因B细胞表面有EBV受体,故EBV主要感染B细胞,导致B细胞表面抗原改变,继而引起T细胞防御反应,形成细胞毒性效应细胞(CTL)而直接破坏感染EBV的B细胞。病人血中的大量异常淋巴细胞(又称异型淋巴细胞)就是这种具杀伤能力的CTL。因此,本病称为“传染性异型淋巴细胞增多症”或“传染性单个核细胞增多症”更为恰当。EBV可引起B细胞多克隆活化,产生非特异性多克隆免疫球蛋白,其中有些免疫球蛋白对本病具有特征性,如Paul—Bunnell嗜异性抗体。
病理
本病发病机制除主要由于B、T细胞交互作用外,还有免疫复合物沉积及病毒对细胞的直接损害等免疫病理因素所致。婴幼儿时期典型病例很少,主要是不能对EB病毒产生充分免疫反应。
随着感染进展,在B、T淋巴细胞交互作用后,导制CTL、巨噬细胞和非特异性杀伤细胞活性增强,阻碍B细胞的增殖,最终使疾病得到控制,体现了本病的自限性过程。先天性与获得性免疫缺陷者,缺乏这种免疫机制,导致B细胞增殖失控,甚至发生免疫母细胞性B细胞肉瘤或其它恶性淋巴增殖病,如Burkitt淋巴瘤。
本病的主要病理改变是淋巴组织的良性增生、淋巴结肿大,但不化脓,淋巴细胞及单核—吞噬细胞高度增生,胸腺依赖副皮质区的T细胞增生最为显着。肝、脾、肾、骨髓、中枢神经系统均可受累,主要为异常的多形性淋巴细胞浸润。
诊断
临床表现
1.发热无一定热型,体温37.5—40℃,持续4、21天,一般1周左右退热。亦可低热长达3个月。
2.咽峡炎咽部充血,扁桃体肿大,有时可见灰白色厚霜样渗出物,可形成伪膜。偶有咽部肿胀、水肿引起喉梗阻。
3.淋巴结、肝、脾肿大淋巴结肿大为本病特征之一。全身淋巴结均可肿大,但以颈部淋巴结肿大多见。半数以上有脾大,一般呈轻中度肿大,偶可达盆腔,可随病情恢复而缩小。部分伴肝肿大。
实验室检查
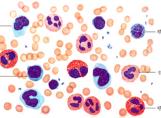
1.血象白细胞一般在(10—20)×109/L,可高达(40—60)×109/L,亦可正常或减少。具有诊断意义的是异型淋巴细胞(Downey细胞)高达10%以上。年龄越小(尤其是5岁以下)阳性率越高。一般病后2—5天出现,7—10天达高峰,少数低热型2—3个月仍可找到异型淋巴细胞。此异型淋巴细胞分为3型:①I型(空泡型):最常见。胞体稍大于正常淋巴细胞,圆形。核呈圆形、椭圆形或肾形。染色质粗松,呈网状排列。胞浆较丰富,深蓝色,有空泡,呈泡沫状,无或有少量嗜天青颗粒。②Ⅱ型(不规则型):胞体比I型大,胞形不规则,如裙边。胞核圆形或稍不规则,染色质结构较致密。胞浆丰富,呈灰蓝色,有透明感,边缘稍深。少数嗜天青颗粒,偶见空泡。③Ⅲ型(不成熟型或幼稚型):胞体较大。核大,圆形或椭圆形。染色质呈细网状排列,有1—2个核仁。胞浆较少,深蓝色,无颗粒,可有小空泡。
2.血清嗜异性凝集反应1:56以上为阳性反应,阳性率一般为60%—90%,与年龄和检查方法有关,5岁以下阳性率低。起病后4—7天即可呈阳性,2—3周达高峰,以后逐渐下降为阴性,也可持续数月阳性。此凝集反应为非特异性,亦可见于正常人血清及注射过马血清的病人,患白血病、霍杰金病、结核病、风疹及传染性肝炎等病人的血清也可呈阳性反应,但经豚鼠肾吸附后反应转阴性,本病则仍可阳性(≥1:28)。
3.EB病毒抗体EB病毒主要有5种抗原成分,即病毒壳抗原(Viralcapsidantigen,VCA)、膜抗原(MA)、早期抗原(EA,可分为弥散组分D和局限组分R)、核抗原(EBNA)和淋巴细胞确定的膜抗原(LyDi)。每种抗原均能产生相应的抗体、补体结合抗体和中和抗体,患病后这些抗体均先后增高,是本病的特异性表现。临床上常测VCA-IgM和IgG抗体,其在病程早期均可增高,阳性率可达100%,尤其是VCA—IgM最有诊断意义;VCA-IgG因终身持续阳性,故对流行病学调研更有用。
并发症
(一)呼吸系统约30%患者可并发咽部细菌感染。5%左右患者可出现间质性肺炎。
(二)泌尿系统并发症
部分患者可出现水肿。蛋白尿、尿中管型及血尿素氮增高等类似肾炎的变化,病变多为可逆性。
(三)心血管系统并发症
并发心肌炎者约占6%,心电图示T波倒置、低平及P—R间期延长。
(四)神经系统并发症
可出现脑膜炎、脑膜脑炎、周围神经病变,发生率约为1%。
其它并发症有脾破裂、溶血性贫血、胃肠道出血、腮腺肿大等。
诊断和鉴别诊断
诊断以典型临床表现(发热、咽痛、肝脾及浅表淋巴结肿大),外周血异型淋巴细胞>10%和嗜异性凝集试验阳性为依据,并结合流行病学资料多可作出临床诊断。对嗜异性凝集试验阴性者可测定特异性EBV抗体(VCAIgM、EAIgG)以助诊断。
本病应注意与肺炎支原体、巨细胞病毒、腺病毒、甲肝病毒感染、风疹、疱疹性咽炎所致的单核细胞增多相区别。其中巨细胞病毒所致者最常见,有人认为在嗜异性抗体阴性的类传染性单核细胞增多症中,几乎半数与CMV有关。纵隔淋巴结肿大者,应于淋巴瘤等恶性疾病鉴别。
治疗
一、一般疗法
急性期卧床休息。呼吸道隔离。注意口腔卫生。保证营养及足够热量。对症治疗。
二、灭滴灵
15—50mg/kg/d,分3次口服,连服5—7天,适用于咽峡炎症。
三、抗生素
合并有细菌感染者应给予抗生素(避免用氨苄青霉素,以免发生皮疹)。
四、肾上腺皮质激素
强的松或地塞米松,适用于咽喉水肿呼吸道受阻、心肌炎、急性溶血性贫血、血小板减少性紫癜或中毒症状重者,疗程一般1—2周。
五、生物制剂
恢复期病人血清每次10—20m1,肌肉注射。丙种球蛋白肌肉注射或静脉滴入。Q—干扰素100万U/d,肌注,连续5天。
六、中药
成药有抗病毒口服液、银黄口服液、清热解毒口服液、金莲花片剂、川心莲片剂等,应辨证施治。
七、抗病毒西药
无环鸟苷(Acyclovir)10—20mg/kg/d,分2—3次,静滴。抑制EBV复制,停药后病人鼻咽部仍可连续排病毒。病毒唑(Ribavirin)10—15mg/kg/d,分2次肌注,3—6天1疗程;或威乐星口服液(每支10ml含Ribavirinl50mg),剂量1ml/kg/d,分2—3次口服。
八、严重并发症治疗
如脾破裂应手术,呼吸道阻塞急需时做气管切开。
预后
本病预后大多良好。病程一般为1~2周,但可有复发。部分患者低热、淋巴结肿大、乏力、病后软弱可持续数周或数月。极个别者病程迁延达数年之久。本病病死率为1%~2%,死因为脾破裂、脑膜炎、心肌炎等。有先天性免疫缺陷者感染本病后,病情迅速恶化而死亡。本病与单核巨噬细胞系统恶性病变是两种迥然不同的疾病。虽EB病毒亦可见于淋巴瘤患者,但本病不会转化为淋巴瘤。
预防
国内外正在研制EB病毒疫苗,将来除可用以预防本病外,尚考虑用于EBV感染的相关的儿童恶性淋巴瘤和鼻咽癌的免疫预防。